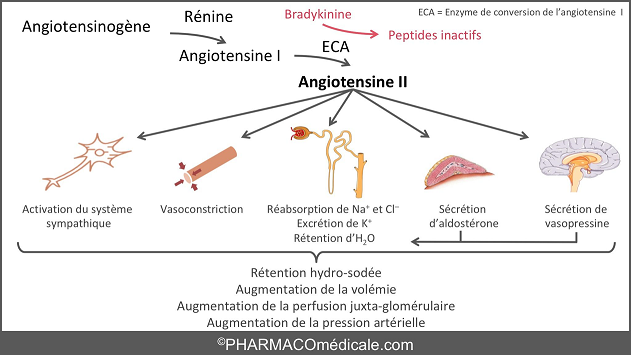
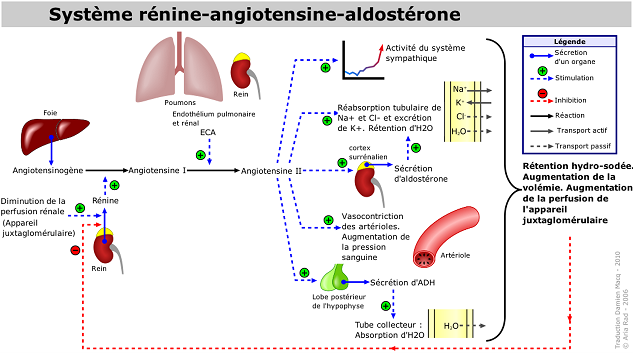
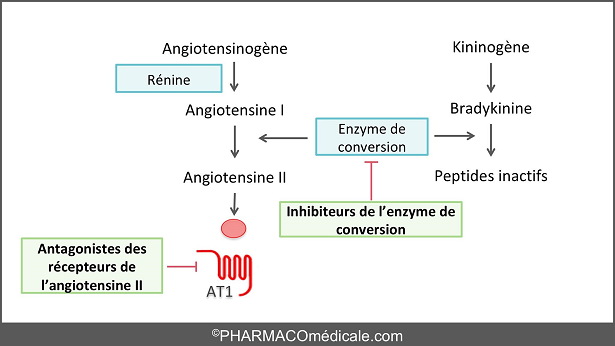
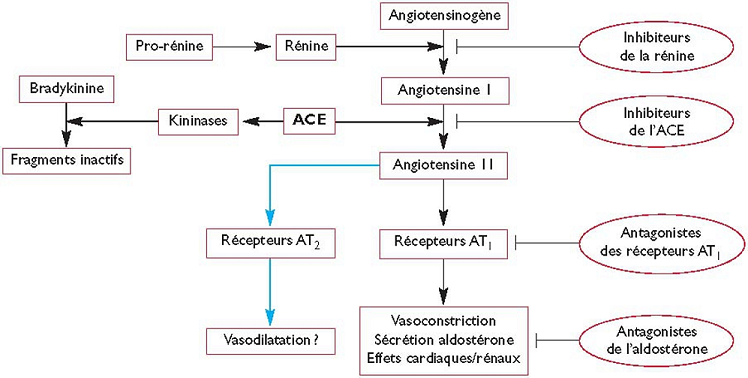
Définition
L'IRA correspond à une altération de la fonction rénale, d'apparition rapide, définie par :
- une ↗ de la créatininémie initiale de plus de 27 μmol/l en 48 h ;
- une ↗ de la créatininémie initiale de plus de 50 % par rapport à la valeur de base en moins de 7 jours ;
- un débit urinaire < 0,5 ml/kg/h pendant 6 h.
En cas d'IRC, une altération aiguë de la fonction rénale est définie par une ↗ de la créatininémie de 20 %, ou une créatininémie de base > 221 μmol/l.
Afin de faciliter la recherche clinique sur les IRA et par souci d'harmonisation, une conférence de consensus a créé la classification RIFLE qui distingue 5 catégories de sévérité sur la base de critères de filtration glomérulaire ou de débit urinaire (C'est le critère le plus défavorable qui est pris en compte.)
| Critère |
Filtration glomérulaire rénale (FGR)
|
Débit urinaire
|
|
Risk (risque)
|
Augmentation?de la créatininémie de 1,5 ×
|
< 0,5 ml/kg/h pendant 6 h
|
|
Injury (lésion)
|
Augmentation de la créatininémie de 2 ×
|
< 0,5 ml/kg/h pendant 12 h
|
|
Failure (insuffisance)
|
Augmentation de la créatininémie de 3 ×
ou
créatininémie de 355 μmol/l avec élévation
aiguë supérieure à 44 μmol/l
|
< 0,3 ml/kg/h pendant 24 h
ou
Anurie pendant 12 h
|
|
Loss of kidney
(insuffisance persistante)
|
Perte de la fonction rénale pendant plus de 4 semaines
|
|
End-stage kidney disease
(maladie terminale)
|
Perte de la fonction rénale pendant plus de 3 mois
|
Étiologie
Cause la plus fréquente d'insuffisance rénale aiguë en réanimation : nécrose tubulaire aiguë
- par hypoxie médullaire d'origine hémodynamique (80% des cas)
- d’origine toxique (20%), en particulier médicamenteuse.
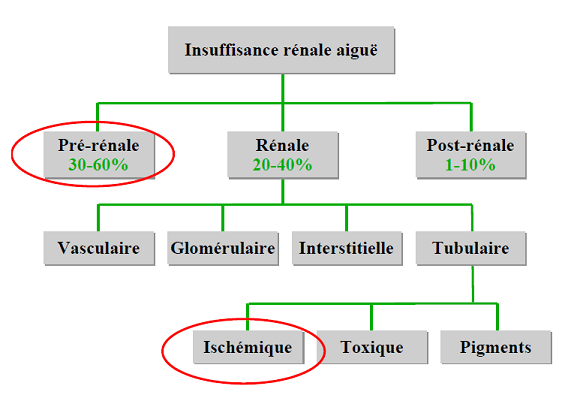
Les causes d'une IRA sont d'origine prérénale, rénale ou postrénale.
Origine prérénale :
- hypovolémie (hémorragie, brûlures, diarrhées) ;
- hypotension artérielle (dysfonction myocardique, choc septique) ;
- hypoalbuminémie (syndrome néphrotique, insuffisance hépatique) ;
- hypoperfusion rénale (AINS, IEC, sténose de l'artère rénale).
Origine rénale :
- Maladie glomérulaire : glomérulonéphrite postinfectieuse, glomérulonéphrite auto-immune, purpura de Henoch-Schönlein, lupus érythémateux ;
- Néphrite interstitielle : lymphome, sarcoïdose, tuberculose, pyélonéphrite ;
- Lésions tubulaires : nécrose tubulaire toxique (produits de contraste iodés, aminosides, cisplatine, métaux lourds), nécrose tubulaire aiguë d'origine ischémique ;
- Lésions vasculaires : vascularite, micro-angiopathie thrombotique,emboles de cholestérol, thrombose de l'artère ou de la veine rénale.
Origine postrénale :
- Nécrose papillaire ;
- Adénome de la prostate ;
- Lithiases urétérales bilatérales ;
- Sténose urétrale ;
- Dysfonction vésicale (neuropathie diabétique) ;
- Carcinome du bassin (femmes) ;
- Fibrose rétropéritonéale.
En résumé
- Pré-rénale : baisse de la perfusion rénale
- Post-rénale : obstacle sur les voies excrétrices
- Parenchymateuse : lésion tubulaire, interstitielle, glomérulaire ou vasculaire.
Retentissement de l'IRA ?
Hyperkaliémie
- L'électrocardiogramme (ECG) est indispensable et permet d'apprécier le retentissement de l'hyperkaliémie.
- La gravité de l'hyperkaliémie est plus liée à la rapidité de son installation qu'à sa valeur absolue.
- Une kaliémie supérieure à 7 mmol/L est le plus souvent une indication à l'épuration extrarénale.
Acidose métabolique
Hyperhydratation
Troubles de l'hémostase
Anesthésie de l’IRA
Intervention en urgence et IRA
Un seul problème : hyperkalièmie menaçante
- Glucose-insuline, Furosémide, Kayexalate
- Dialyse en urgence : pontage pour ischémie d’un membre
Préférer l’anesthésie générale
Risques périopératoires
- Instabilité hémodynamique, fièvre, IC, désordres électrolytiques
- IC avec débit conservé ou bas débit (hypovolémie) avec stigmates d'hypoperfusion
- Vasodilatation systémique peu réactive aux vasopresseurs
Préoccupations
- GI : N/V ; déshydratation
- Anémie, neutropénie avec déficit androgénique : rare
- Réponse CV ; diminution de RVS, du travail indexé du VG et de la réactivité vasculaire pour le maintien de la pression de perfusion tissulaire ; des corticoïdes sont nécessaires pour le maintien de la réactivité vasculaire aux catécholamines.
- Hyperkaliémie avec ou sans hyponatrémie (habituellement en cas de déficit en aldostérone) ; hypoglycémie, acidose, hypercalcémie et anémie ;troubles de la conduction
Implications péri-opératoires
Préparation préopératoire
- Discuter la couverture en corticoïdes si le bénéfice > risque en cas de forte suspicion de dépression surrénalienne (par ex. doses supraphysiologiques de corticoïdes durant plus d’une semaine la dernière année).
- Corriger les désordres hydroélectrolytiques et l'hypoglycémie avant toute chirurgie programmée.
- Fludrocortisone pour les anomalies en K+ et Na+ liées à un déficit en aldostérone ; glucose en cas d'hypoglycémie.
Monitorage
- ECG pour monitorer les troubles de la conduction (durée du QRS, ondes u)
- Discuter le recours à PVC, PCP, ou ETO en cas de désordres hydroélectrolytiques ou hémodynamiques
- Sodium, potassium, bicarbonate et glucose
Prémédication/induction
- Évaluer la volémie pour guider les apports liquidiens et le choix des agents anesthésiques
Entretien
- Pas d'instabilité hémodynamique : apport d'électrolytes et de glucose à volonté
- Instabilité hémodynamique (hypotension)MALADIES 250
- Éliminer une cause intercurrente, puis envisager l'administration d'hémisuccinate d'hydrocortisone, 25–100 mg IV, puis 100 mg durant 12–24 h sur 2 ou 3 j
- Liquides à volonté.
Extubation
- Potentialisation possible de la curarisation par les fortes doses de corticoïdes. S'assurer de l'antagonisation complète avant d'extuber
Période postopératoire
- En cas de stress, les corticoïdes sont parfois nécessaires durant plusieurs jours postop.
- Les fortes doses de corticoïdes peuvent être associées à un retard de cicatrisation et à une immunosupression avec un risque infectieux accru.
- Envisager une substitution corticoïdienne prolongée si un stress grave est toujours présent (polytraumatisme avec opérations multiples).
- Administration de minéralocorticoïdes si nécessaire ; habituellement, les glucocorticoïdes ont un effet minéralocorticoïde suffisant.
Problèmes prévisibles
- Hypotension majeure, hyperthermie et troubles neurologiques (confusion, coma, léthargie) qui peuvent survenir de façon imprévisible en perop et postop
- L'insuffisance surrénale est un syndrome susceptible de survenir chez les pts traumatisés graves ayant un syndrome septique en dehors de toute histoire de prise antérieure de corticoïdes.
- L'administration de corticoïdes peut alors être le Tt salvateur.
Transplantatio rénale
Les seuls problèmes posés spécifiquement par la transplantation rénale concernent la réanimation périopératoire.
En peropératoire,
Le malade doit être bien hydraté, car plusieurs études ont montré l’importance d’une bonne hydratation dans la reprise de fonction du greffon => monitorage du remplissage vasculaire ++
Remplissage avec l’albumine ou les gélatines fluides modifiées, éviter l’HEA
| NB: mauvaise corrélation entre pressions de remplissage et volémie (monitorage par sonde de Swan-Ganz pas toujours utile) car beaucoup de futurs transplantés sont hypertendus et présentent une cardiomyopathie hypertrophique ; des pressions élevées peuvent faire penser, à tort, que le remplissage est suffisant. |
Les seuls problèmes posés spécifiquement par la transplantation rénale concernent la réanimation périopératoire.
La réanimation postopératoire est centrée sur la reprise de diurèse.
les pertes urinaires doivent donc être compensées sans retard volume à volume, d’autant qu’une reprise explosive de la diurèse est possible.
L’anesthésie en elle-même et la stratégie transfusionnelle n’ont rien de particulier par rapport à celles de l’insuffisance rénale chronique.