Plan :
I. Définition
II. Formes cliniques
III. Epidémiologie
IV. Physiopathologie
V. Retentissement sur les organes périphériques
VI. Cliniques
VII. Para-clinique
VIII. Diagnostic étioogique
I. Définition:
- L’insuffisance cardiaque est un syndrome pouvant revêtir différentes formes et correspondant à l’évolution de la plupart des pathologies cardiaques.
- C’est la présence de symptômes d’insuffisance cardiaque (au repos ou à l’effort) associés à une preuve (de préférence écho-cardiographique) de dysfonction cardiaque systolique et/ou diastolique (au repos) et en cas de doute diagnostique, associés à une réponse favorable au traitement habituel de l’insuffisance cardiaque. « Les deux premiers critères doivent être obligatoirement présents pour en faire le diagnostic ».
Société Européenne de Cardiologie
II. Définitions des formes cliniques :
1. Insuffisance cardiaque gauche, droite et globale :
- Ces termes sont employés en fonction de la prédominance des symptômes congestifs plutôt systémiques ou veineux pulmonaires.
- Mais ils ne sont pas toujours en lien avec la gravité de l’atteinte de l’un ou l’autre des ventricules.
2. Insuffisance cardiaque chronique et insuffisance cardiaque aiguë :
- L’insuffisance cardiaque aiguë désigne : la survenue brutale d’un tableau d’insuffisance cardiaque (par exemple, dans l’infarctus du myocarde, insuffisance mitrale aiguë par rupture de cordage, insuffisance aortique aiguë dans l’endocardite infectieuse…) ; une situation de décompensation ou d’exacerbation caractérisée par des signes congestifs pulmonaires et/ou périphériques incluant œdème aigu pulmonaire et/ou œdèmes périphériques plus ou moins associés à des signes d’hypo perfusion périphérique.
- L’insuffisance cardiaque chronique désigne une situation stable dans laquelle le patient peut être asymptomatique ou peut présenter une dyspnée d’effort stable.
3. Insuffisance cardiaque associée à une dysfonction systolique du ventricule gauche et insuffisance cardiaque à fonction systolique préservée:
- L’insuffisance cardiaque associée à une dysfonction systolique du ventricule gauche est une insuffisance cardiaque « classique » associée à une fraction d’éjection du ventricule gauche (FEVG) inférieure à 45 %.
- L’insuffisance cardiaque à fonction systolique préservée, également parfois appelée insuffisance cardiaque diastolique :
- Correspond à la présence de symptômes et signes d’insuffisance cardiaque malgré la présence d’une fraction d’éjection du ventricule gauche normale ou subnormale (généralement FEVG > ou = à 45 %) ;
- Est de forme clinique plus fréquente chez les sujets âgés et les femmes ;
- Semble être favorisée par l’hypertension artérielle et/ou une hypertrophie du ventricule gauche, plus rarement un diabète ; L’échocardiographie permet très souvent d’en faire le diagnostic en mettant en évidence une fraction d’éjection du ventricule gauche normale ou subnormale et en retrouvant des critères en faveur d’une élévation des pressions de remplissage du ventricule gauche.
III. Épidémiologie :
- Affection fréquente.
- Prévalence augmentant avec l’âge.
- Augmentation de la prévalence dans les pays industrialisés du fait du vieillissement de la population et d’une meilleure prise en charge des cardiopathies ischémiques.
- Malgré l’amélioration de la prise en charge thérapeutique, l’insuffisance cardiaque reste de mauvais pronostic (la moitié des patients décède dans les 4 ans suivant le diagnostic).
IV. Physiopathologie :
- Insuffisance cardiaque = incapacité du cœur à assurer un débit sanguin suffisant pour satisfaire les besoins de l’organisme et/ou pressions de remplissage ventriculaire gauche anormalement élevées.
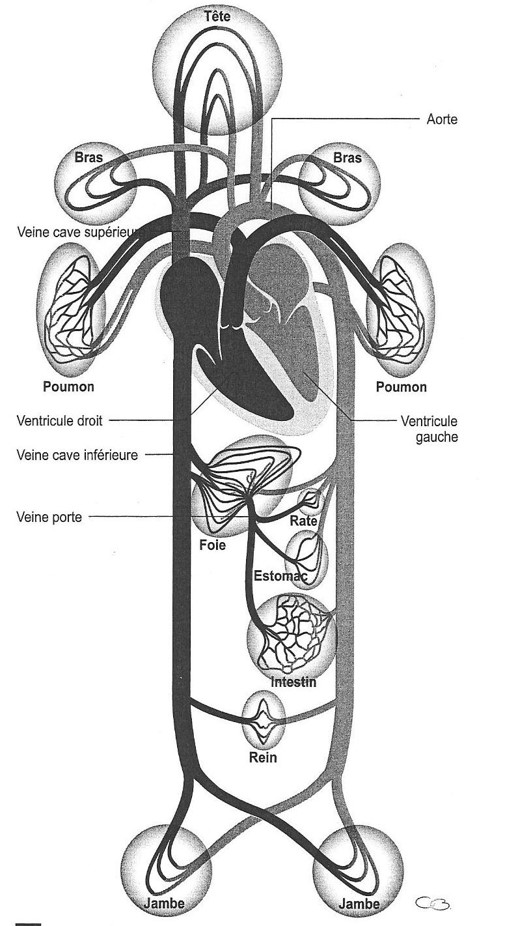
- Déterminants du débit cardiaque :
- Le débit cardiaque assure un debit pour transporter du sang oxygéné vers les organes.
- 2 pompes en serie :
- Débit cardiaque droit = gauche
- Débit cardiaque ajusté au ventricule le plus défaillant
- Volume d’éjection systolique (VES) : Volume de sang éjecté du cœur par les ventricules à chaque contraction (100 ml)
- Volume télédiastolique (VTD) : Volume de sang contenu dans les ventricules juste avant la systole ventriculaire (160 ml) = volume précharge
- Volume télésystolique (VTS) : Volume de sang contenu dans les ventricules à la fin de chaque systole (60 ml)= volume postcharge
VES = VTD – VTS
- Fréquence cardiaque (Fc) : nombre de contractions ventriculaires par seconde. Exprimée en battements par minute bats/min (moyenne = 60 - 70 bats/min).
- Fc max = variable suivant les individus, elle diminue progressivement avec l'âge et avec l'entraînement = 220 – âge
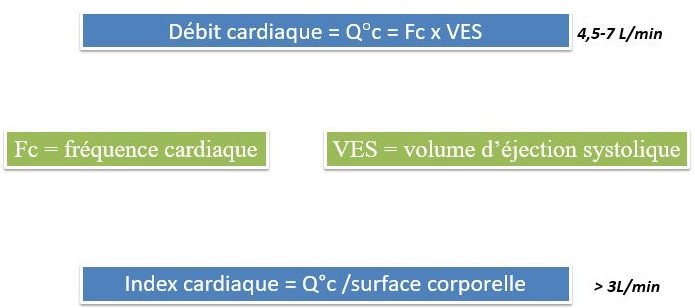
- Débit cardiaque (Qc) = volume de sang expulsé par chaque ventricule par unité de temps
- Exprimé en litre par minute
Qc = VES x Fc
- Qc moyen = 5l/ min
- Varie en fonction des besoins de l’organisme

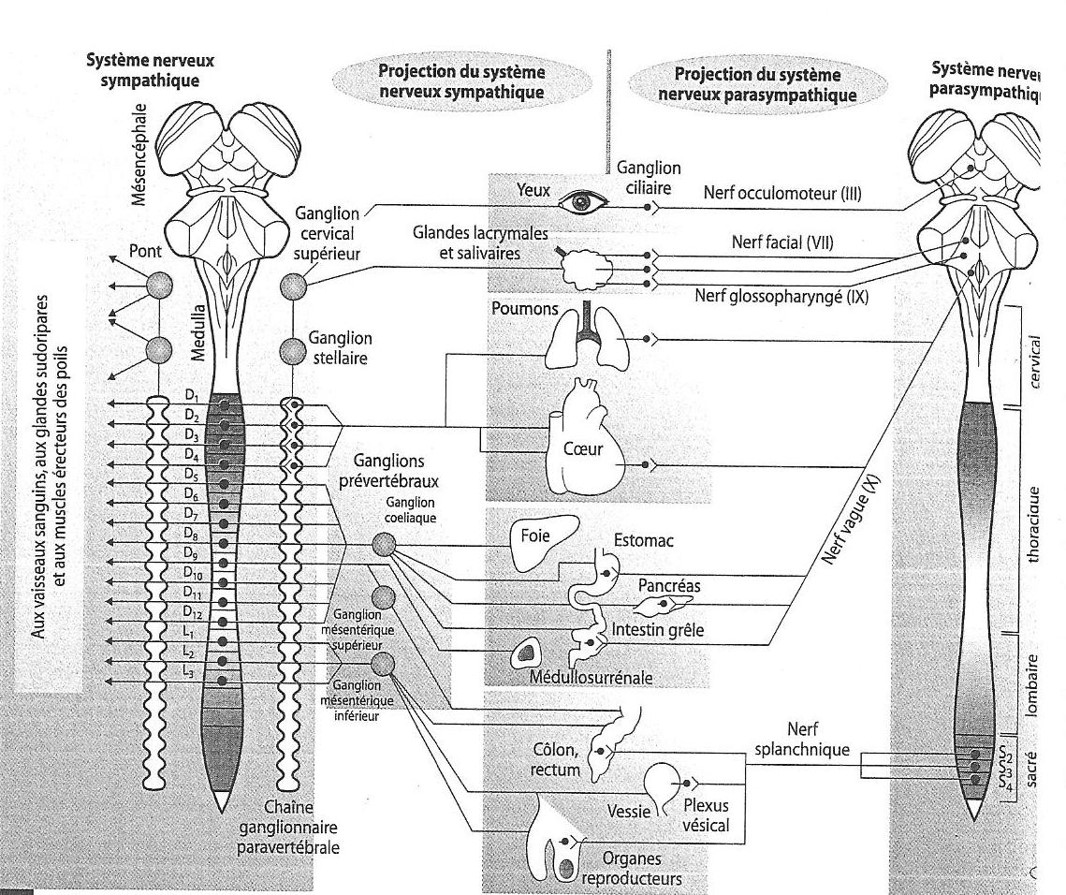
Catécholamines
- Catecholamines circulantes
- synthétisées par la glande médullosurrénale
| |
α-1
Inotrope + +Vasoconstricteur
|
α-2
Rétrocontrô -
|
Β-1
Chronotro +
Inotrope +
|
Β-2
Relaxation muscle lisse
|
|
NORADRENALINE
|
++++ |
++++ |
++ |
+ |
| ADRENALINE |
++ |
+++ |
++++ |
+++ |
| DOPAMINE |
+ |
? |
+ |
+ |
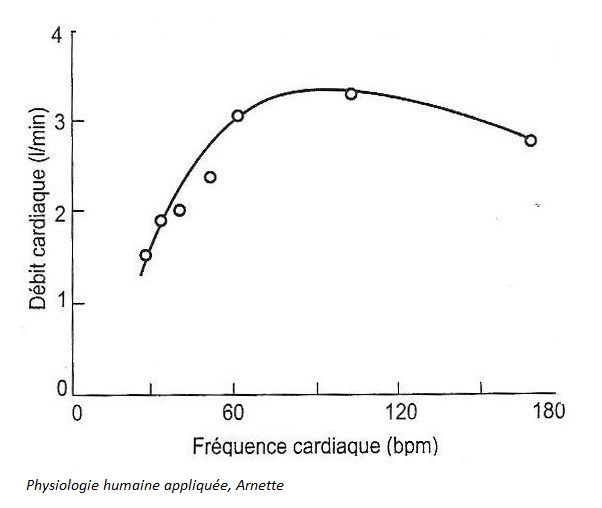
Relation fc/débit cardiaque
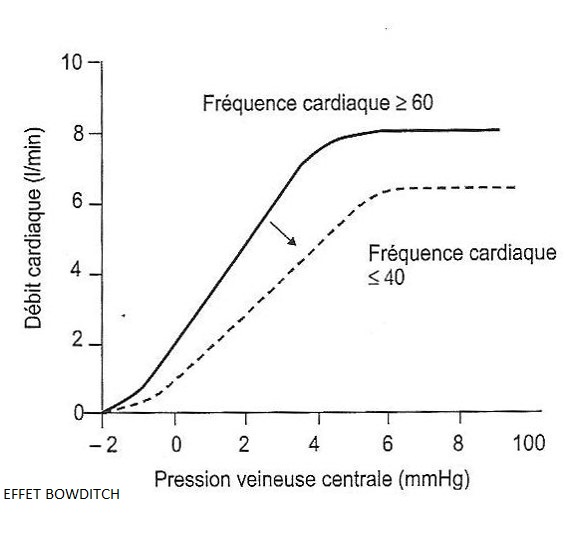


Contractilité myocardique
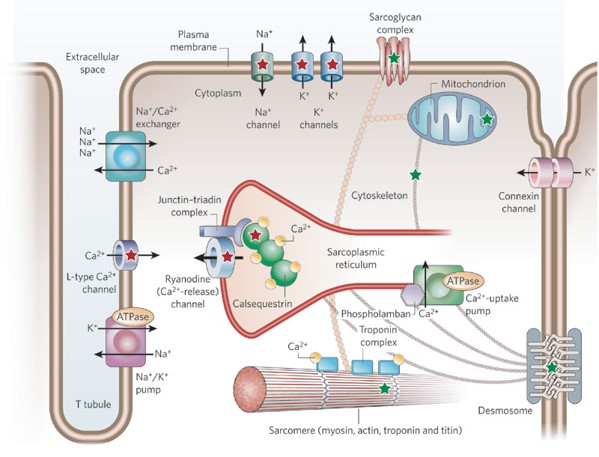
- Inotropisme
- Capacité du myocyte à générer une tension en fonction d’une charge
- Entrée dans le cardiomyocyte de Calcium => Activation des protéines contractiles
- Performance systolique du myocarde
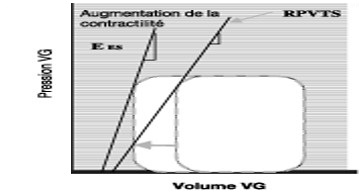
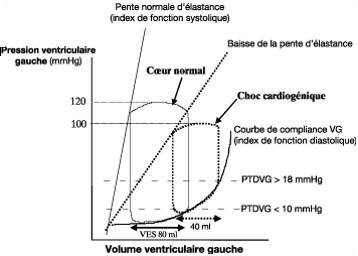
- Ees = élastance télésystolique ventricule gauche
- Ees = Pt/(Vt –V0)
- Indépendante des conditions de charge
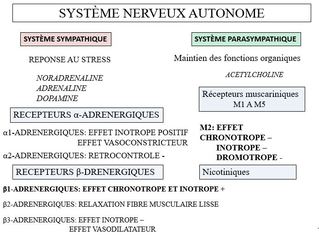
Régulations
- SNA
- Régulation α adrénergique
- Régulation β adrénergique
- SNA parasympathique
- Intrinsèque
- Relation Etirement-contractilité
- Relation Fc-contractilité
- Humorale
- Catecholamines endogenes
- Le NO (Balligand et al, Médecine sciences, 1999)
- Faible dose: inotrope +
- Forte dose: inotrope –
- Protection contre la stimulation excessive des catécholamines?
- Métaboliques
- Calcium
- Hyperkaliémie
- Sodium
- Acidose
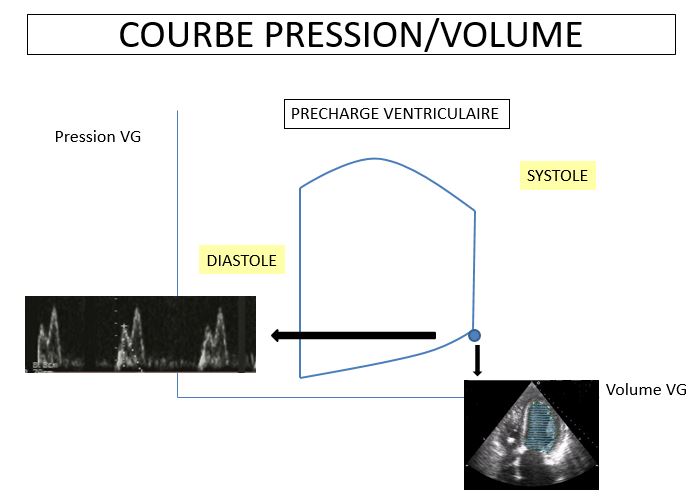
PRECHARGE
- PRECHARGE = LONGUEUR DE LA FIBRE MYOCARDIQUE AVANT SA CONTRACTION
Veillard-Baron et al, Réanimation 2004i
- EN PRATIQUE CLINIQUE = pas de consensus sur la définition.
- dimension du ventricule en télé-diastole (diamètre, surface, volume),
- conditions de charge du ventricule en télédiastole (pression et contrainte transmurales).
Teboul et al, AFAR 2005
Déterminants de la Précharge
- RETOUR VEINEUX
- Volume sanguin circulant
- Pression intrathoracique et intraabdominale
- Résistance/élastance du réseaux veineux
- FONCTION DIASTOLIQUE
- Compliance ventriculaire
- Relaxation ventriculaire
- Etat lusitrope du myocarde
- ↘Ca2+ intracellulaire
 Retour veineux : Aspiration du sang vers le coeur
Retour veineux : Aspiration du sang vers le coeur Existence de valvules
Existence de valvules Dépend de la pompe musculaire et respiratoire
Dépend de la pompe musculaire et respiratoire
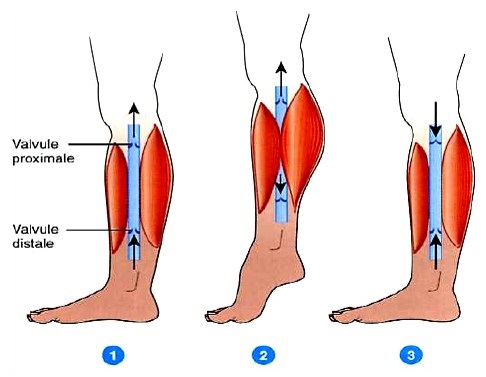
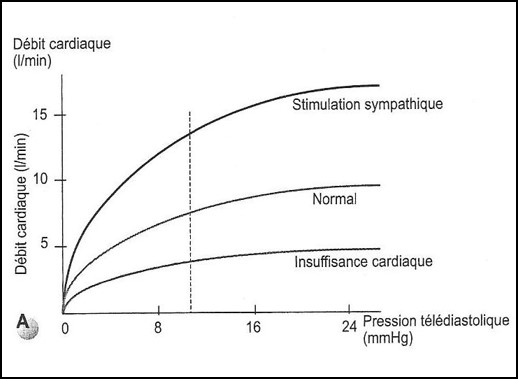
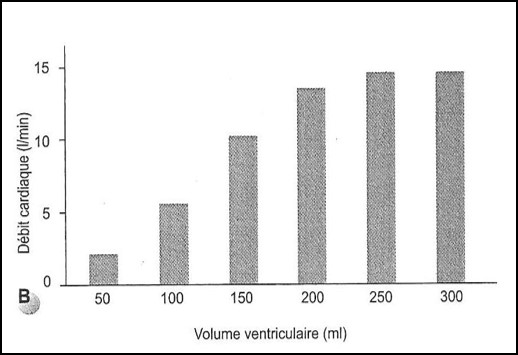
Relation Précharge et Débit Cardiaque
LOI DE FRANCK STARLING = PLUS LA FIBRE EST ETIREE, PLUS SA CONTRACTILITE AUGMENTE
Starling and Visscher, J Physiol 1926
POSTCHARGE
- Ensemble des forces qui s’opposent à l’éjection
- RESISTANCE VASCULAIRE
- RVS = PAM-PVC/DC dynes/s/cm2
- Reflet imparfait de la postcharge
- Pourquoi?
- caractère pulsatile des ondes de pression et de débit
- phénomènes de réflexions d’ondes
Elastance artérielle effective
- Variation pression/variation volume
- Composantes pulsatiles et non pulsatiles
- Elastance artérielle
- Ea=pression fin systole/volume éjecté
Couplage ventriculo-artériel
- Interaction entre ventricule et réseau vasculaire
- Déterminant majeur de la performance cardiaque globale
- Elastance ventriculaire
- Elastance artérielle
- Point de fonctionnement
- Couplage du système
- Intersection des deux droites
- Fixe le volume éjecté correspondant à Pes
- Rapport Ees/Ea = index de couplage artériel
- 2 efficience maximum
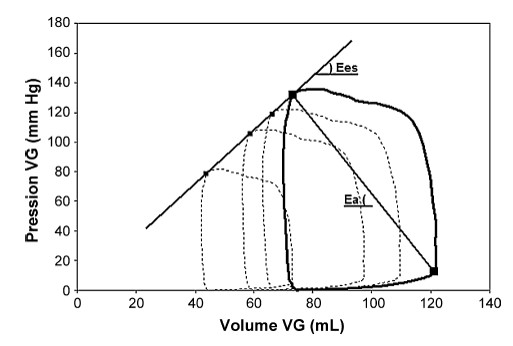
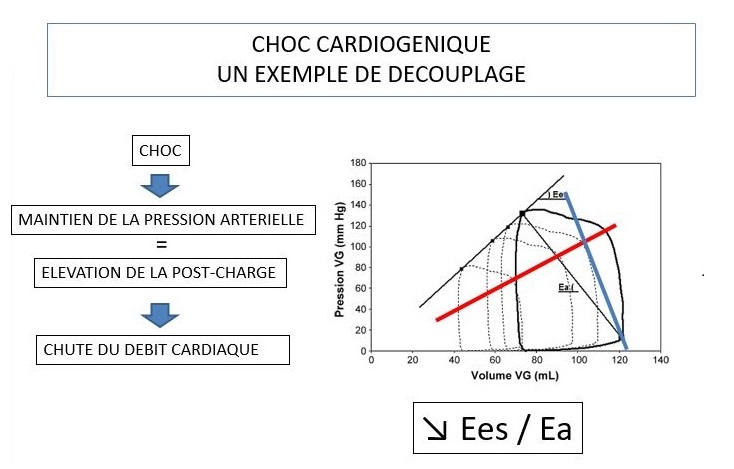
Choc Cardiogénique, Un Exemple de Découplage
Régulation de la postcharge
- NERVEUSE
- HUMORALE
- Catécholamines circulantes
- Système rénine angiotensine aldostérone
- Vasopressine
- Kinines et prostaglandines
- PROPRIETES MECANIQUES
- Elastance et compliance aortique intrinséques
CONCLUSION
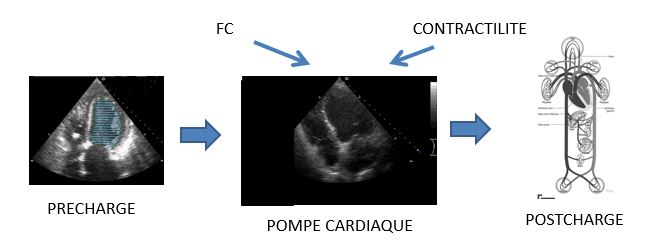
CIBLES THERAPEUTIQUES
- Optimisation des volumes de remplissage
- Stimulation des propriétés contractiles
- Soulagement à l’éjection VG
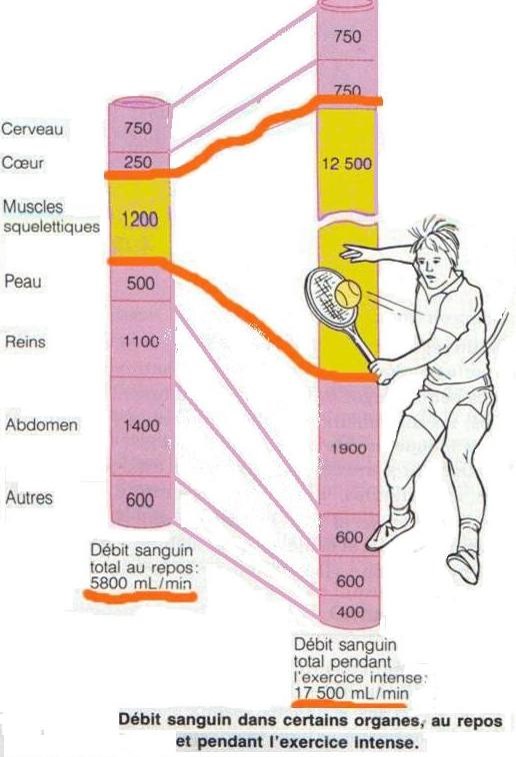
Modification du débit cardiaque lors d’un effort :
- au repos, débit de 5-6 L/min
- à l’effort, débit de 20 L/min chez l’adulte un peu entraîné ; 35 L/min chez le sportif de haut niveau
En résumé :
Le débit cardiaque est le produit du volume d’éjection systolique (volume de sang éjecté lors de chaque systole) par la fréquence cardiaque.
Ses trois principaux déterminants sont :
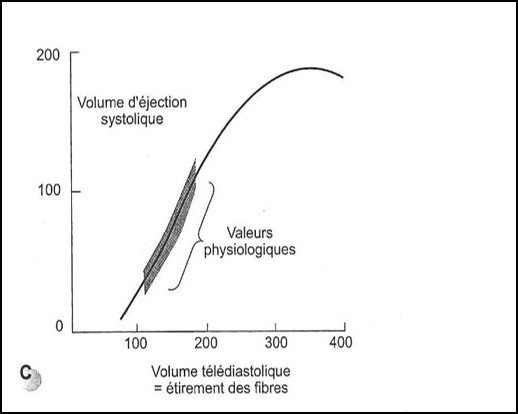
- la précharge correspondant au volume télédiastolique du ventricule gauche. Selon la loi de Franck-Starling : plus la précharge augmente, plus la force de contraction est grande du fait d’une mise en tension plus importante des fibres myocardiques. La précharge dépend de la volémie ainsi que du tonus veineux ;
- la contractilité du myocarde (inotropisme) : force de contraction « intrinsèque » du myocarde indépendante des conditions de charge ;
- la post-charge : forces s’opposant à l’éjection du ventricule en systole, c’est-à-dire essentiellement la pression systémique pour le ventricule gauche et la pression artérielle pulmonaire pour le ventricule droit.
En pathologie :
L'altération du fonctionnement cardiaque déclenche des mécanismes d'adaptation extrinsèques et intrinsèques destinés à maintenir un débit cardiaque suffisant.
- Mécanismes d’adaptation au niveau cardiaque
- Mécanisme d’adaptation au niveau périphérique
- Modifications neuro-hormonales
Mécanismes d’adaptation au niveau cardiaque
1) Remodelage ventriculaire gauche
- Loi de STARLING = Étirement des sarcomères secondaire à une surcharge en volume ou augmentation de la précharge provoque une augmentation de la performance cardiaque.
Conséquences = Hypertrophie et Dilatation Ventriculaire
2) Activation sympathique
- Augmente la fréquence cardiaque et la contractilité
Conséquences = Désensibilisation (récepteur Béta), Augmentation du travail du cœur et Arythmie
Mécanismes d’adaptation au niveau périphérique
1) Vasoconstriction artériolaire
- Lorsque le débit cardiaque diminue, elle permet de maintenir une pression de perfusion suffisante et de maintenir les débits au niveau des organes nobles : Cerveau et Cœur au détriment de la circulation cutanée, musculaire, splanchnique et rénale.
Conséquences = Augmentation de la postcharge et du travail ventriculaire
2) Augmentation de l’extraction périphérique d’O2
3) Rétention hydrosodée
- Elle contribue à l’augmentation de la précharge et au maintien de la volémie
Conséquences = OAP, œdèmes interstitiels et des séreuses
Modifications neuro-hormonale
- L’activation neuro-hormonale est une des caractéristiques majeures de l’insuffisance cardiaque
- Cette activation des différents systèmes agit initialement comme mécanisme compensateur destiné a maintenir la pression de perfusion des organes vitau
- Cette activation est délétère sur le long terme
1)Les systèmes vasoconstricteurs:
Le système sympathique (Adrénaline et dérivés)
- C’est le premier système activé et cette stimulation permet de maintenir le débit cardiaque par augmentation de la FC et de la pression de perfusion périphérique.
- Les effets aigus sont bénéfiques mais ceux chronique délétères
Le sytème rénine-angiotensine-aldostérone (SRA)
- L’angiotensine II est un très puissant vasconstricteur qui induit en plus via l’aldostérone, une rétention hydro-sodée importante.
- L’adostérone a de plus un effet néfaste direct sur les fibres myocardiques en favorisant la fibrose myocardique.
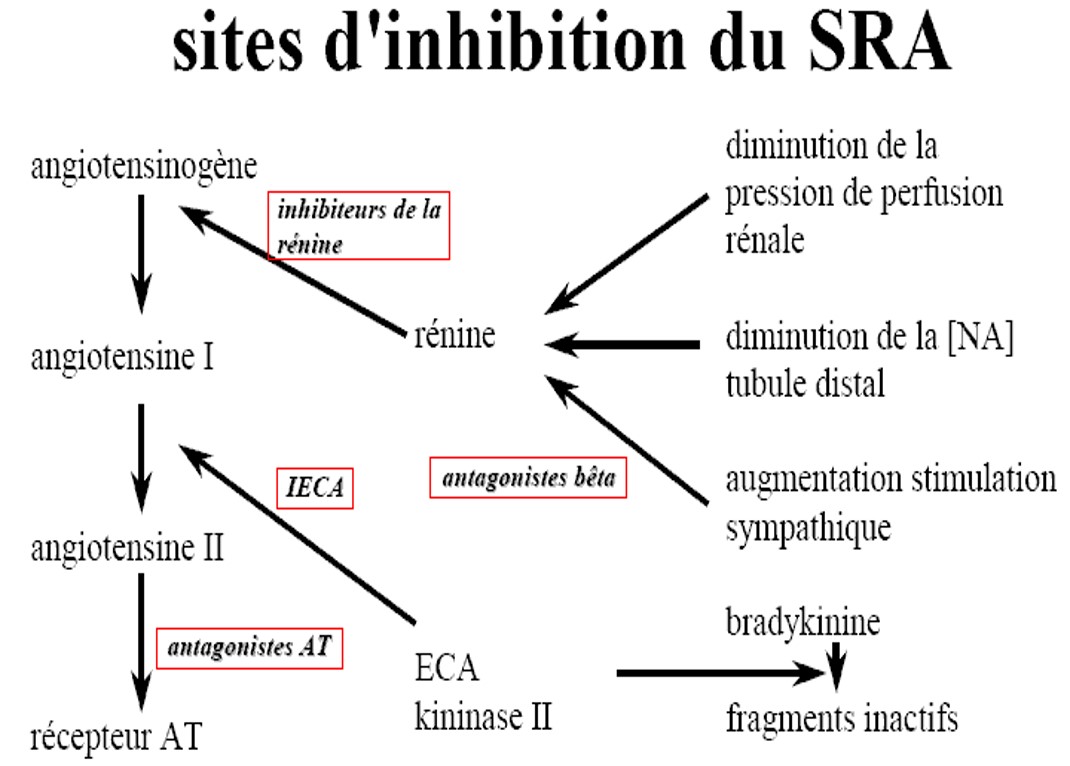
L’arginine vasopressine (AVP)
- C’est un vasoconstricteur puissant qui possède aussi des propriétés antidiurétiques qui vont favoriser la rétention hydrique et l’hyponatrémie.
- L’AVP est stimulée en phase terminale de l’insuffisance cardiaque.
L’endothéline
- C’est également un puissant vasoconstricteur artériolaire et veineux qui est un peptide dérivé de l’endothélium.
- Il est également stimulé en phase terminale
2) Les systèmes vasodilatateurs
Les peptides natriurétiques (BNP, NT-proBNP..)
- Ils sont sécrétés par les cardiomyocytes des ventricules sous l’effet de l’élévation de la pression et de l’étirement des cellules musculaires.
- Ils exercent trois actions : la vasodilatation, la diurèse, et l’inhibition du SRA.
- Ces petides natriurétiques peuvent être dosé : BNP et NT-proBNP….. Leur élévation peut permettre le dépistage précoce d’une insuffisance cardiaque.
- Leurs propriétés sont très bénéfiques puisque les traitements médicaux de l’insuffisance cardiaque sont prescrits dans le même but afin d’obtenir : vasodilatation, diurèse, et inhibition du SRA.
Retentissement sur les organes périphériques :
- Les poumons
- L'augmentation de la pression capillaire au-delà de la pression oncotique des protéines peut entraîner une inondation alvéolaire responsable d'un œdème pulmonaire.
- L'hypertension artérielle pulmonaire permanente peut entraîner des lésions artériolaires irréversibles.
- Les reins
- L'angiotensine II, par son pouvoir vasoconstricteur sur l'artériole efférente permet de maintenir le débit de filtration glomérulaire face à la baisse du débit sanguin rénal.
- Néanmoins, peuvent se développer une insuffisance rénale fonctionnelle associée à une hyponatrémie.
- Le foie
- L'élévation de la pression veineuse centrale entraîne une augmentation de pression des veines sus-hépatiques et des capillaires sinusoïdes, et par conséquent une congestion passive du foie.
- Une cytolyse, une choléstase ou des signes d'insuffisance hépatocellulaire peuvent s'observer dans les formes avancées.
- Le muscle strié squelettique
- Une hypotrophie se développe en rapport avec le déconditionnement physique.
- Les œdèmes périphériques
- Les œdèmes qui touchent le tissu interstitiel et les différentes séreuses au cours de l'insuffisance cardiaque évoluée sont secondaires à la rétention hydrosodée, mais également à l'hypertension veineuse.
Signes clinique :
A. Clinique de l’insuffisance cardiaque Gauche
1. Les Signes Fonctionnels
LA DYSPNEE : +++ C’est le symptôme principale
|
Les stades (NYHA) :
- stade I : Pas de gêne fonctionnelle
- stade II : Dyspnée apparaissant pour des efforts importants
- stade III : Dyspnée survenant pour des efforts modérés
- stade IV : Dyspnée de repos
|
- Les autres symptômes :
- La Toux
- L’hémoptysie
- L’altération de l’état général : les 3 « A » : Asthénie, Amaigrissement, Anorexie
2. Les Signes Physiques
Examen du Cœur et des vaisseaux
- Tachycardie
- Bruit de Galop gauche
- Souffle systolique d’IM
- Claquement de B2
- Tension artérielle : Abaissée avec pincement de la pression artérielle
Examen du Poumon
- Râles crépitant : Signe majeure = Râles fins, secs, inspiratoires et prédominants aux bases
- Râles ronflants, sibilants
- Épanchements pleuraux
B. Clinique de l’insuffisance cardiaque Droite
L’insuffisance cardiaque Droite est souvent consécutive à l’insuffisance Gauche, devenant ainsi globale.
1. Les Signes Fonctionnels
- Inconstants
- Hépatalgies d’effort, spontanée ou permanente
- Dyspnée en rapport avec une IVG ou à une pathologie pulmonaire causale (EP)
2. Les Signes Physiques
Examen du Cœur
- Tachycardie
- Souffle d’insuffisance tricuspidienne
- Galop Droit
- Éclat du B2
Signes périphériques
- Œdèmes des membres inférieurs prenants le godet, aboutissant au stade terminale à l’Anasarque avec Ascite et Épanchement pleural.
- Hépatomégalie sensible voir douloureuse avec reflux hépato-jugulaire
- Turgescence des veines jugulaire
Examens complémentaires
La radiographie Pulmonaire :
- Cardiomégalie, Images d’OAP (Redistribution, œdème interstitiel, œdème alvéolaire), épanchements pleuraux, pathologies pulmonaires.
L’ECG
- Troubles du rythme et de la conduction inter ventriculaire, hypertrophie ventriculaire Gauche, souffrance avec signes d’ischémie
L’échographie cardiaque (ETT) ++ :
- Taille et fonction du ventricule gauche (FE), Etiologies, IM, Cœur droit aiguë, dysfonction systolique ou diastolique
La Biologie (nouvelle entité diagnostique)
- Dosage de la BNP et/ou NT-proBNP
- Les classiques Bilan Cardiaque : CPK, Troponine, Transaminases (TGO, TGP), LDH et Hépatique : P.Alcaline, GammaGT
- Gaz du sang

Diagnostic étiologique :
ICG :
- Insuffisance coronaire +++ : Infarctus / anévrysme ventriculaire, Cardiomyopathie ischémique
- Hypertension artérielle
- Myocardiopathies dilatées : primitives, familiales, éthyliques, carentielles, post-chimiothérapie, fibrose sous-endocardique, amylose
- Myocardiopathies hypertrophiques
- Valvulopathies
- Pathologies neuro-musculaires et métaboliques
- Tumeurs (myxome de l’oreillette gauche)
- Myocardites
- Troubles du rythme supraventriculaires ou ventriculaires
ICD :
Hypertensions artérielles pulmonaires (HTAP)
- HTAP primitive
- HTAP secondaire à l'insuffisance cardiaque gauche
- Cardiopathies congénitales
- HTAP secondaire à une maladie respiratoire (cœur pulmonaire chronique)
- HTAP secondaire à une embolie pulmonaire (cœur pulmonaire aigu ou chronique)
Atteintes du cœur droit
- Maladies de la valve tricuspide
- Myocardiopathies (Dysplasie Ventriculaire Droite Arythmogène)
- Infarctus
- Tumeur
- Constriction péricardique