- Accueil
- Modules 1ére année
- 4. ENSEIGNEMENTS DIRIGÉS & PRATIQUES-Techniques- (VH: 90 h, Coef: 3)
- Intubation Difficile
Intubation Difficile
Intubation difficile Conférence d’experts - Sfar - 2006 2 • Président de la conférence d’experts Anne-Marie Cros (Bordeaux)
PRÉAMBULE
Cette conférence d’experts est une réactualisation de la conférence d’experts organisée par la Société française d’anesthésie et de réanimation (Sfar) en 1996. Elle a été organisée et s’est déroulée conformément à la méthodologie développée par la Sfar. Le président de cette conférence a été désigné par le comité des référentiels et a constitué le groupe d’experts en collaboration avec ce comité. Les experts ont travaillé en sous groupes pour chaque question posée. Ils ont élaborés des recommandations après analyse et synthèse de la littérature médicale.
Les références ont été analysées avec la grille de classement établie par le comité des référentiels. Les recommandations ont été discutées en séance plénière et validées par tous les experts soit à l’unanimité soit à la majorité des deux tiers.
FORCE DES RECOMMANDATIONS
Les lettres entre parenthèses représentent les niveaux de recommandations résultant de l’analyse de
la littérature.
• Grade A : deux études (ou plus…) de niveau I
• Grade B : une étude de niveau I
• Grade C : étude(s) de niveau II
• Grade D : une étude (ou plus…) de niveau III
• Grade E : études de niveau IV ou V
Question 1
Quels sont les facteurs prédictifs de l’intubation difficile et de la ventilation au masque difficile ?
Définition
Une intubation est difficile si elle nécessite plus de deux laryngoscopies et/ou la mise en oeuvre d’une technique alternative après optimisation de la position de la tête, avec ou sans manipulation laryngée externe.
Une ventilation au masque est difficile :
1) s’il est impossible d’obtenir une ampliation thoracique suffisante ou un volume courant supérieur à l’espace mort (3 ml/kg), un tracé capnographique identifiable, de maintenir une SpO2 > 92%;
2) s’il est nécessaire d’utiliser l’oxygène rapide à plusieurs reprises, d’appeler un autre opérateur ;
3) si la pression d’insufflation est supérieure à 25 cmH2O
Le dépistage de l’intubation difficile (ID) et de la ventilation au masque difficile (VMD) doit être systématique et documenté chaque fois qu’une intubation est prévue ou probable (consultation d’anesthésie, admission en réanimation).
Dans les conditions d’urgence, le dépistage est plus difficile mais il doit être réalisé chaque fois que cela est possible.
Critères prédictifs
Critères prédictifs de la VMD
- L’âge supérieur à 55 ans,
- un index de masse corporelle (IMC) > 26 kg/m2,
- l’absence de dents,
- la limitation de la protusion mandibulaire,
- la présence d’un ronflement et d’une barbe ont été retrouvés comme facteurs prédictifs d’une VMD (grade C).
La présence de deux de ces facteurs est prédictive d’une VMD. Le risque d’ID difficile est multiplié par 4 chez les patients ayant eu une VMD (grade D).
Critères prédictifs d’une ventilation impossible
Une distance thyromentonnière < 6 cm et la présence d’un ronflement sont des critères prédictifs d’une ventilation impossible (grade C).
Critères prédictifs d’une ID
Les critères suivants sont prédictifs d’une ID, il est recommandé de les rechercher :
- antécédents d’ID,
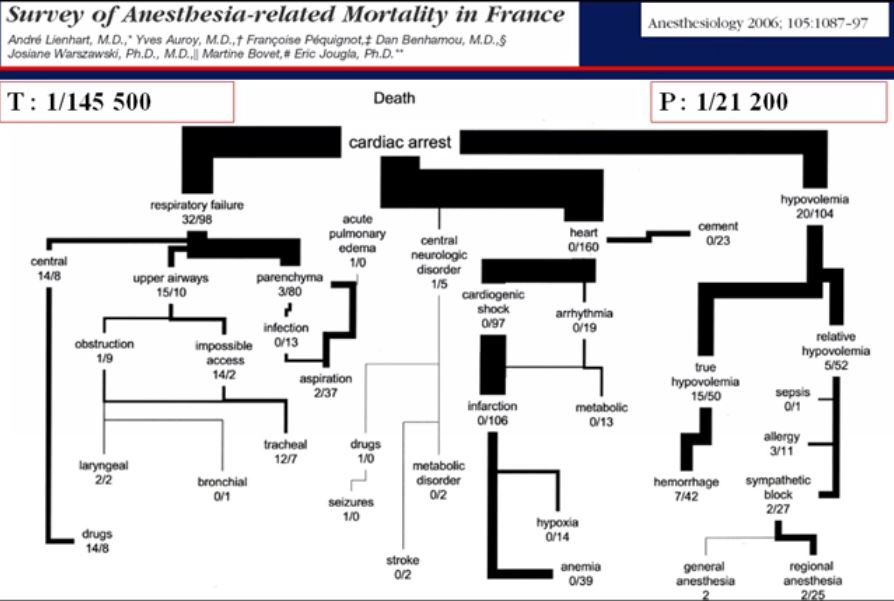
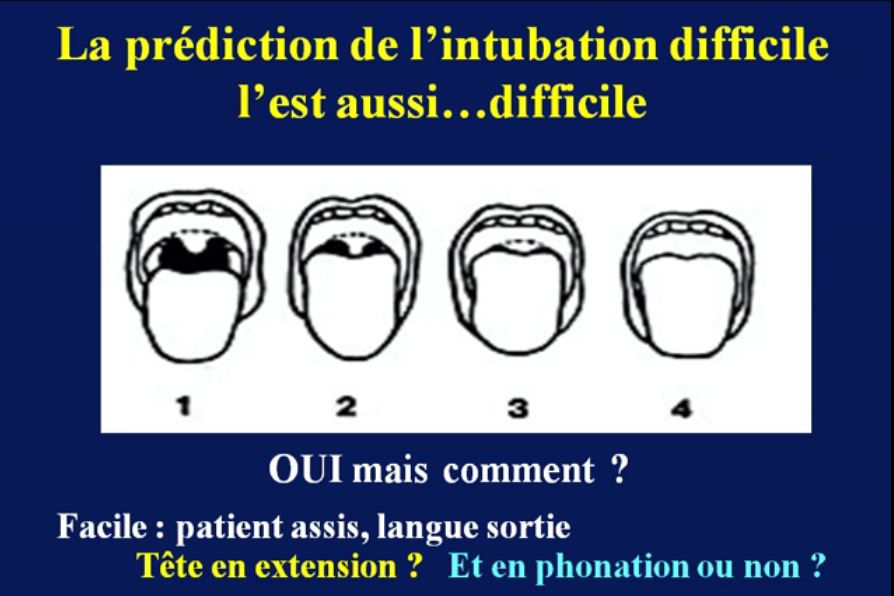
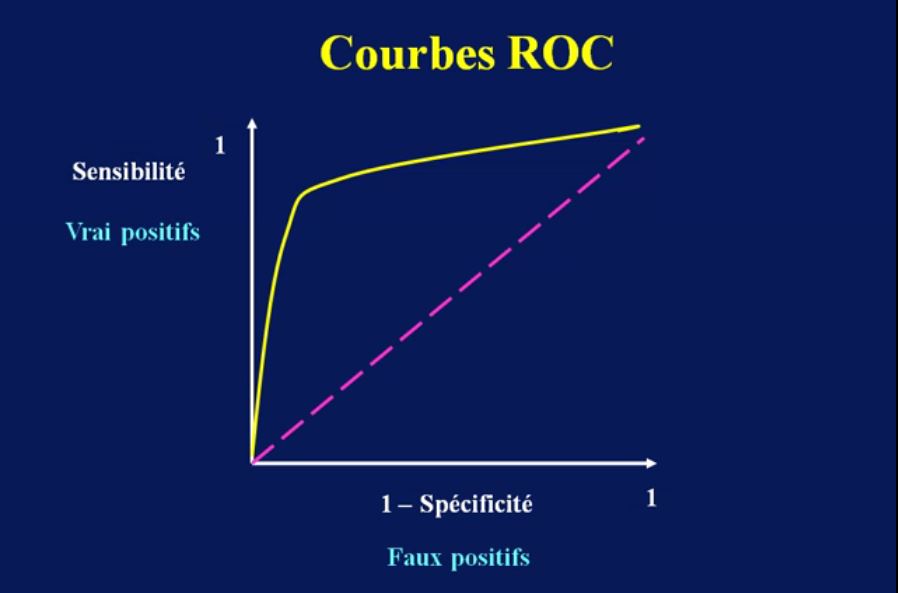
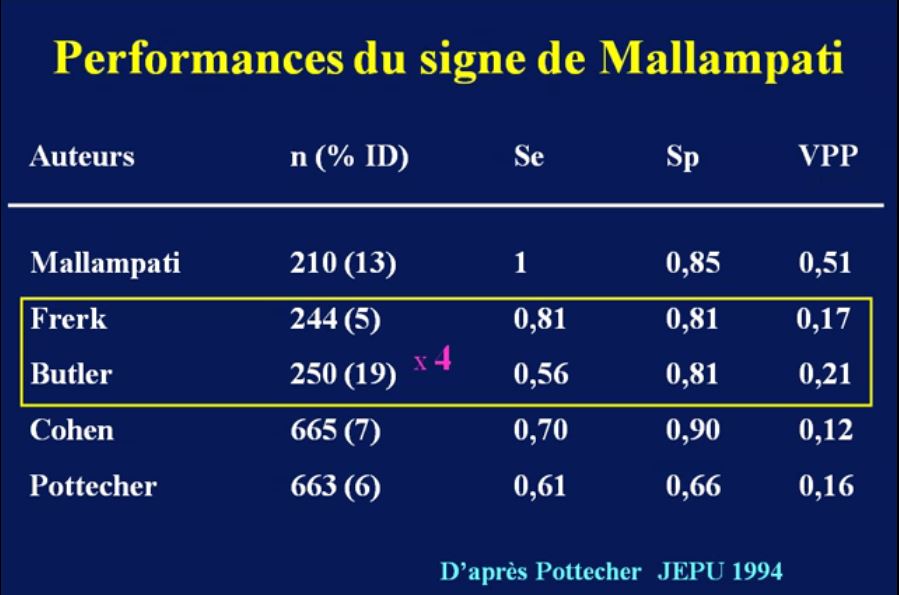
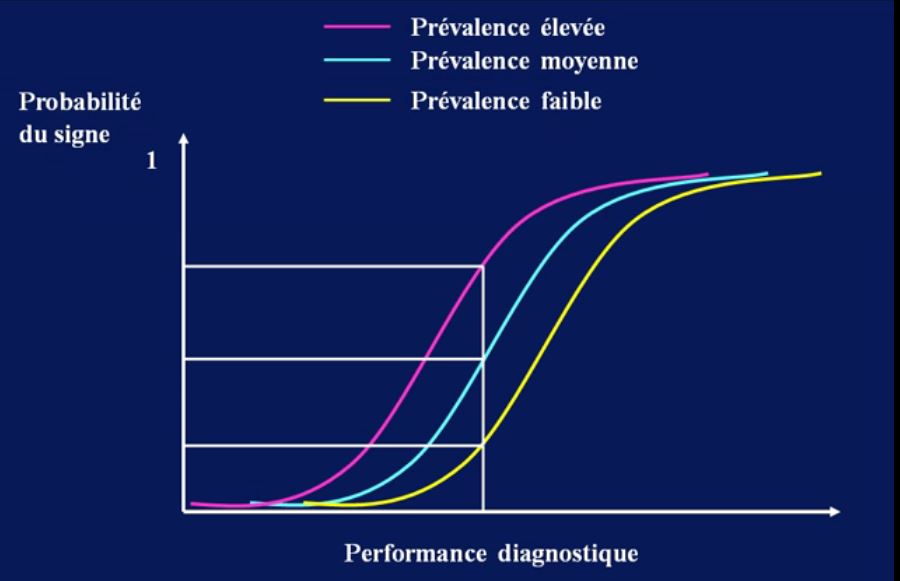
- classe de Mallampati > 2,
- distance thyromentonnière (DTM) < 6 cm et ouverture de bouche < 35 mm (grade C).
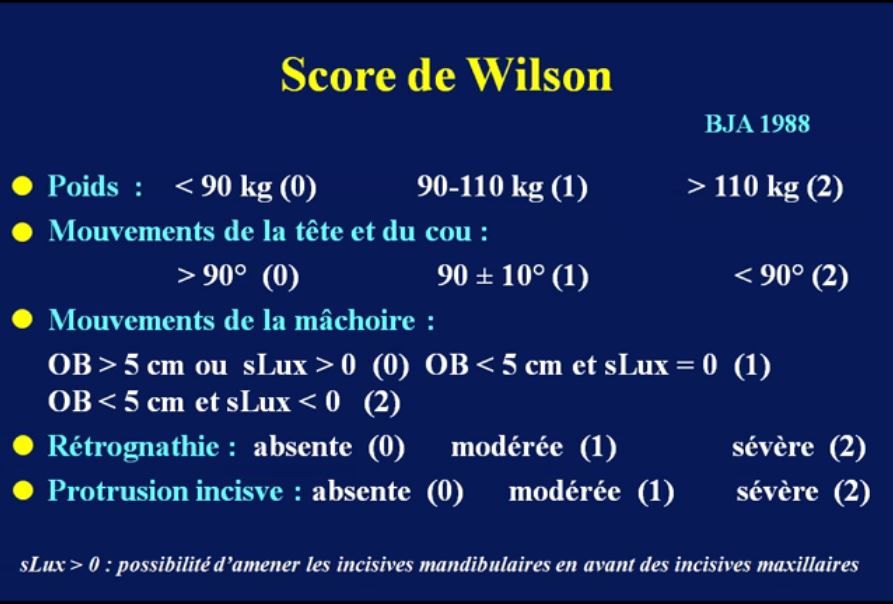
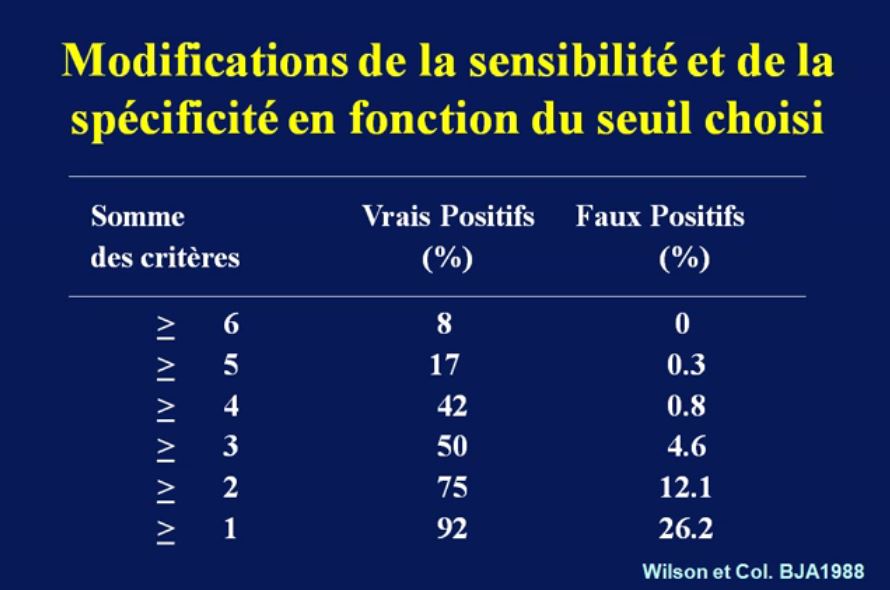
Il est conseillé également de rechercher la mobilité mandibulaire (test de morsure de lèvre), mobilité du rachis cervical (angle fait par la tête en extension maximum sur le cou et en flexion maximum supérieur à 90°) (grade E).
Certaines situations cliniques augmentent le risque d’ID :
- un IMC > 35 kg/m2,
- un syndrome d’apnées obstructives du sommeil (SAOS) avec tour de cou > 45,6 cm,
- une pathologie cervico-faciale (grade D)
- et un état prééclamptique (grade E).
Chez l’enfant la classification de Mallampati n’est pas validée (grade E).
Les critères prédictifs d’une ID sont
- une dysmorphie faciale,
- une DTM
- < 15 mm chez le nouveau-né,
- 25 mm chez le nourrisson et
- < 35 mm chez l’enfant de moins de 10 ans,
- une ouverture de bouche inférieure à trois travers de doigt de l’enfant
- et un ronflement nocturne avec ou sans SAOS (grade E).
Critères prédictifs d’une ID dans le contexte de l’urgence
Les critères recommandés doivent être recherchés dans la mesure du possible, mais ils sont maladaptés au contexte de l’urgence. Certaines situations doivent alerter l’opérateur : un traumatisme cervico-facial (traumatisme du rachis, traumatisme facial), une pathologie ORL (cervico-faciale ou oropharyngolaryngée) et la présence de brûlures faciales (grade E).
Question 2
Désaturation artérielle en oxygène et maintien de l’oxygénation pendant l’intubation.
Tous les patients doivent être préoxygénés, plus particulièrement quand une ID et/ou une VMD sontprévues (grade C) et quand les patients sont à risque de désaturation pendant l’intubation.
Les facteurs de risque de désaturation pendant l’intubation sont :
- une intubation en urgence avec induction en séquence rapide (ISR),
- une VMD prévisible,
- une ID prévisible,
- l’obésité et la grossesse,
- le nourrisson et le nouveau-né,
- l’enfant classe ASA 3 ou 4,
- l’enfant ronfleur et l’enfant avec infection des voies aériennes supérieures (VAS).
- Enfin le sujet âgé et le bronchopathe chronique sont également à risque de désaturation (grade D).
L’obèse, la femme enceinte, le nourrisson, l’enfant atteint d’une infection des VAS et l’insuffisant respiratoire peuvent désaturer malgré une préoxygénation bien conduite (grade A).
Chez l’obèse, l’enfant et la femme enceinte, en raison de la diminution de la CRF, la dénitrogénation est plus rapide mais le temps d’apnée est plus court (grade B).
Les manoeuvres de préoxygénation doivent être réalisées avec un masque étanche, un débit de gaz suffisant et un ballon de taille adaptée (grade D).
La surveillance de la FeO2 est recommandée, en anesthésie, de même que le monitorage de la SpO2 (grade E).
Il est recommandé de réaliser la préoxygénation à FiO2 à 1 pendant trois minutes chez l’adulte (grade B) et deux minutes chez l’enfant (grade C), ou en demandant au patient de réaliser huit respirations profondes avec un débit de 10 l/min d’oxygène pendant une minute (grade C).
Chez la femme enceinte, la technique de quatre capacités vitales pendant 30 secondes est une alternative à la préoxygénation standard (grade D).
Chez l’obèse, la position demi-assise est recommandée pendant l’oxygénation (grade D).
Chez l’insuffisant respiratoire il est recommandé de prolonger la préoxygénation sous contrôle de la FeO2 (grade D).
Après induction, la pose d’une canule oro-pharyngée est recommandée, car elle facilite la ventilation au masque (grade C).
L’utilisation du circuit principal est recommandée, car il permet la surveillance des gaz expirés, de la spirométrie et des pressions d’insufflation (grade D).
La ventilation au masque en pression ou en volume contrôlés, en utilisant le circuit principal du respirateur, est une pratique à encourager (grade D).
Il est recommandé de ventiler un patient dont la SpO2 chute en dessous de 95 %, même s’il est à estomac plein (grade D).
Question 3
Quelles techniques d’anesthésie locale, locorégionale et d’anesthésie générale ?
Place en fonction du contexte.
Sédation et anesthésie locale pour intubation avec fibroscope
Une sédation ou une analgésie associée à une ALR ou une AL améliorent le confort du patient et les paramètres hémodynamiques (grade E).
Le maintien de la ventilation spontanée est un impératif, principalement si la ventilation au masque est prévue difficile (grade E).
La sédation ou l’analgésie mal conduites peuvent rendre la prise en charge des VAS plus difficile (grade E).
Le propofol et le rémifentanil administrés de façon continue sont les agents de choix (grade C).
Ils doivent être titrés et l’administration à objectif de concentration est recommandée (grade C). La concentration initiale est basse puis augmentée progressivement par palier jusqu’à obtention de l’effet recherché (grade C).
Les concentrations cibles sont fonction des modèles pharmacocinétiques utilisés. Pour le propofol une concentration cible au site d’action de 2 μg/ml peut être recommandée
avec le modèle de Schnider ; elle est de 1,5 ng/ml pour le rémifentanil avec le modèle de Minto-Schnider (grade D).
L’administration conjointe de ces deux agents est déconseillée en raison de la majoration du risque d’apnée (grade C).
L’anesthésie par inhalation avec le sévoflurane est la méthode de référence chez l’enfant. Elle représente également une alternative chez l’adulte (grade D) ; la Fesevo doit être titrée en fonction de l’effet recherché (grade E).
Le risque de cette technique est la perte de la liberté des VAS qui compromet l’administration du sévoflurane (grade E).
L’anesthésie locale peut être réalisée soit avec des techniques étagées, soit avec un aérosol de lidocaïne à 5% avec un débit d’oxygène de 5 l/min (grade D). La dose maximale est de 4 à 6 mg/kg chez l’adulte et 3 mg/kg chez l’enfant.
L’anesthésie topique du nez doit être associée à un vasoconstricteur.
Les seuls blocs recommandés sont le bloc bilatéral des nerfs laryngés et le bloc trachéal par injection de lidocaïne au travers de la membrane intercrico-thyroïdienne (grade E).
Anesthésie pour ID prévisible (hors fibroscopie)
L’anesthésie générale peut être envisagée selon le contexte (grade D).
Le choix ou non du maintien de la ventilation spontanée doit tenir compte de la possibilité de ventiler au masque et d’utiliser les techniques d’oxygénation recommandées (grade E).
La profondeur de l’anesthésie et le relâchement musculaire doivent être suffisants pour optimiser les conditions d’intubation (grade D).
L’anesthésie doit être rapidement réversible (grade E).
Le propofol et le sévoflurane sont les agents de choix, en l’absence de risque d’obstruction des VAS (grade C).
L’adjonction d’un morphinique optimise les conditions d’intubation mais expose à un risque de dépression respiratoire et d’apnée (grade C).
L’administration des agents à objectif de concentration est recommandée (grade C).
Si la curarisation s’avère nécessaire, seule la succinylcholine peut être recommandée en l’absence de contre-indication (grade C).
Dans le cas d’une intubation difficile non prévue
Une profondeur d’anesthésie et un relâchement musculaire suffisants doivent être maintenus le temps que les manoeuvres d’intubation sont poursuivies (grade E).
Chez l’enfant,
L’anesthésie par inhalation avec le sévoflurane est la technique de référence face à une ID prévisible (grade D).
La mise en place d’une voie veineuse avant l’induction est conseillée (grade E).
La profondeur de l’anesthésie et le relâchement musculaire doivent être suffisants pour prévenir le risque de laryngospasme (grade E).
En médecine d’urgence et en réanimation
En dehors de l’arrêt cardio-respiratoire, l’intubation doit être réalisée après anesthésie générale (grade E).
La persistance d’une réactivité laryngée entraîne une dégradation des conditions d’intubation et augmente le risque de complications graves (grade E).
L’anesthésie doit être réalisée selon une induction en séquence rapide (grade B).
L’étomidate et la kétamine sont recommandés (grade D). Le curare de choix est la succinylcholine en l’absence de contre-indication (grade E).
L’anesthésie doit être maintenue et approfondie si le patient présente des signes de réveil.
Une nouvelle injection de succinylcholine peut être réalisée si le patient présente des signes de décurarisation qui compromettent l’intubation (grade E).
Question 4
Quel matériel d’intubation et de ventilation ?
Composition du chariot d’intubation difficile.
Le choix des dispositifs constituant un chariot d’ID doit tenir compte des algorithmes de l’équipe d’anesthésie et doit permettre de faire face à toutes les situations.
La formation de tous les opérateurs susceptibles de les utiliser est impérative (grade E).
Une lame métallique doit être préférée à une lame plastique à usage unique en cas de laryngoscopie prévue difficile ou d’intubation en urgence (grade C).
Pour réaliser une oxygénation transtrachéale, il est recommandé de n’utiliser que du matériel conçu et validé pour cet usage (grade E).
L’emploi de matériel à usage unique doit être privilégié à niveau de performance technique et de sécurité d’utilisation équivalents à celui des dispositifs réutilisables.
Le matériel de prise en charge d’une ID doit être regroupé dans un chariot ou dans une valise facilement identifiable et utilisable à tout moment du jour et de la nuit (grade E).
La composition du chariot d’ID recommandée par le groupe d’experts figure en annexe.
En pédiatrie, le matériel doit être adapté à la taille de l’enfant, chez le nourrisson la lame droite de Miller peut être utile.
Le masque laryngé pour intubation (MLI type Fastrach) ne peut être utilisé qu’à partir de 30 kg.
L’oxygénation transtrachéale et la cricothyroïdotomie ne sont pas conseillées chez le très jeune enfant (grade E).
Un set de cricothyroïdotomie est conseillé dans la mallette d’ID en médecine d’urgence (grade E).
Question 5
Stratégies et algorithmes
L’élaboration d’algorithmes s’inscrit dans une démarche de maîtrise du risque. L’élaboration d’une stratégie de prise en charge permet d’anticiper une situation critique.
Cette stratégie de prise en charge est centrée sur le maintien de l’oxygénation du patient.
Face à une ID prévue, il faut anticiper les éventuelles difficultés d’oxygénation et s’assurer de la disponibilité des moyens pour la maintenir pendant les manoeuvres d’intubation : ventilation au masque et/ou techniques de secours.
Des algorithmes décisionnels d’intubation et d’oxygénation ont été élaborés. Ils permettent la prise en charge de ces différentes situations cliniques : ID prévue ou non et VMD. Ils sont présentés en annexe.
Plusieurs points importants doivent être soulignés. Le réveil du patient ou le report de l’intervention doivent être envisagés à chaque étape (grade E).
L’appel à l’aide dès les premières étapes de l’algorithme est recommandé (grade E).
Il est recommandé de ne pas s’obstiner à intuber et de passer à l’étape suivante après deux échecs et de ne pas oublier le maintien de l’oxygénation entre les tentatives (grade E)
Il n’est pas recommandé d’envisager la pratique d’une laryngoscopie pour évaluer la difficulté réelle d’une ID prévue sans avoir planifié une stratégie de prise en charge (grade E).
De même il n’est pas recommandé d’envisager la réalisation d’une ALR sans avoir prévu une alternative en cas d’échec, le contrôle des voies aériennes en cas de difficulté d’oxygénation et le report de l’intervention si les conditions requises à la réalisation d’une sédation ne sont pas réunies.
Il est recommandé d’informer le patient de la survenue d’une difficulté d’intubation ou de ventilation au masque et de le mentionner dans le dossier médical
Dans le cadre de l’urgence, l’ISR avec manoeuvre de Sellick est la technique de référence (grade C).
La cricothyroïdotomie est préférée à l’oxygénation transtrachéale (grade D).
L’intubation en obstétrique pose le double problème du risque d’inhalation et du risque de souffrance foetale.
L’oxygénation doit être privilégiée (grade D).
En réanimation, l’oxygénation doit être favorisée même au détriment du risque d’inhalation (grade E).
Le fibroscope est recommandé en présence d’une difficulté prévisible d’intubation (grade E). Dans ce contexte, la ventilation non invasive peut être intéressante (grade D).
Question 6
Extubation : critères d’extubation. Gestion d’une situation à risque
Les complications respiratoires représentent la cause la plus fréquente des réintubations en postopératoire (grade C).
Les complications de l’extubation sont liées le plus souvent à une obstruction mécanique des VAS ou à une dysfonction respiratoire (grade D).
Après une ID, l’extubation doit être réalisée en présence d’un médecin senior (grade E).
Les critères conventionnels d’extubation doivent être respectés particulièrement un réveil complet et une décurarisation confirmée par un rapport T4/T1 supérieur à 90 % (grade D).
Le test de fuite n’est pas prédictif d’une extubation à risque en anesthésie (grade D).
La mise en place préventive d’un guide échangeur n’est pas justifiée sauf si l’accès aux voies aériennes est rendu difficile par l’acte opératoire (grade E).
Question 7
Quel enseignement et quelle formation ?
Tous les praticiens susceptibles de réaliser une intubation doivent se former aux techniques recommandées dans les algorithmes de prise en charge (grade E).
La formation par simple compagnonnage ne doit pas débuter sur le patient.
La formation doit comporter un apprentissage sur mannequin et ensuite un apprentissage sur patient (grade E).
L’entretien des connaissances peut faire appel à la formation sur mannequin.
L’enseignement de certaines techniques comme l’utilisation d’un ML ou l’intubation avec un MLI peut se faire au bloc opératoire après apprentissage sur mannequin (grade E).
D’autres techniques comme l’oxygénation transtrachéale et la fibroscopie ont des indications cliniques plus limitées. Il peut être fait appel à la collaboration avec d’autres spécialistes comme les pneumologues ou les ORL (grade E).
EN CONCLUSION
La conférence d’experts répond à la majorité des problèmes et des situations qui peuvent se présenter en pratique quotidienne. Il demeure néanmoins certaines situations où le jugement clinique doit prévaloir et où le choix d’une stratégie de prise en charge se fait en terme de bénéfices/risques.
L’évolution des techniques a permis de simplifier la gestion d’une ID. L’élaboration d’algorithmes par une équipe est la pierre angulaire de la prise en charge à condition que les techniques soient connues de tous et réalisables à tout moment.
La prise en charge d’une ID passe par l’élaboration d’une stratégie au préalable.
ANNEXES
Algorithmes de l’intubation difficile prévue
(1 général « chapeautant » l’algorithme de l’intubation et celui de l’oxygénation).
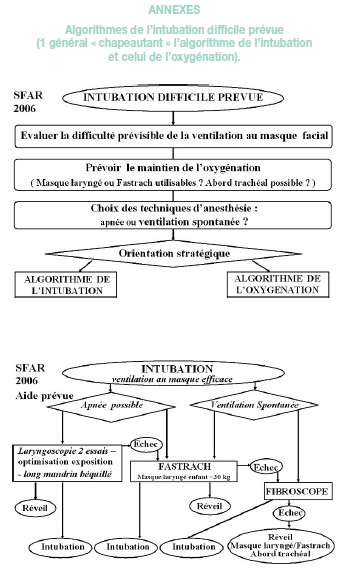
Algorithme de l’intubation difficile imprévue

Chariots d’intubation
Composition recommandée d’un chariot d’intubation difficile en anesthésie ou réanimation
• Pince de Magill
• Sondes d’intubation de tailles différentes
• Lames métalliques de Macintosh de toutes tailles
• Mandrins longs béquillés
• LMA-Fastrach de tailles différentes
• Dispositif d’abord trachéal direct : set de cricothyroïdotomie
• Dispositif d’oxygénation transtrachéale validé (injecteur manuel)
• Guide échangeur creux d’extubation
• Fibroscope
• Masque adaptés (de type Fibroxy) et canules d’aide à la fibroscopie
• Concernant le fibroscope, celui-ci peut être disponible sur un chariot individualisé du chariot d’intubation difficile où se trouvera la source de lumière, le fibroscope et tous les accessoires nécessaires à la réalisation de l’endoscopie (la localisation de ce chariot doitêtre connue de tous).
Particularités Pédiatriques : le matériel disponible doit être adapté à la taille et au poids des enfants pris en charge.
• Lames droites de Miller
• LMA-Fastrach taille 3 pour les enfants de plus de 30 kg
• Masques laryngés de tailles différentes pour les enfants de moins de 30 kg
Composition d’un chariot ou mallette d’intubation difficile en Médecine d’urgence
• Pince de Magill
• Sondes de tailles différentes
• Lames métalliques de Macintosh de toutes tailles
• Mandrins longs béquillés
• LMA-Fastrach
• Set de cricothyroïdotomie

Mise en page et impression : bialec, nancy (France) - Dépôt légal n° 66888 - avril 2007
Date de dernière mise à jour : 28/02/2020
Ajouter un commentaire