- Accueil
- Modules 2ème année
- 8. ANESTHÉSIE & SOINS POST-OPÉRATOIRES SELON LE TERRAIN & LE TYPE DE CHIR, Part 2 (Vh: 93 h, Coef :3)
- Anesthésie du brûlé
Anesthésie du brûlé
E. Cantais, P. Goutorbe, Y. Asencio, A. Montcriol, E. Meaudre-Desgouttes -emc- & Jacky Laguerre, Pierre Marsol (septembre 2003) –Dallens
Introduction
- Le traitement des brûlures graves se limitait, il y a 50 ans, à des mesures de confort, sans véritable espoir de guérison.
- Les désordres initiaux n’étaient pas accessibles au niveau thérapeutique de l’époque, et la réhabilitation était jugée comme impossible.
- La situation a considérablement évolué, et on connaît une diminution spectaculaire de la mortalité pour les brûlures profondes et étendues.
- Ces progrès sont à mettre au crédit du meilleur contrôle du choc initial et d’une plus grande agressivité chirurgicale, avec excision la plus précoce possible des tissus dévitalisés et couverture par l’une ou l’autre technique.
- C’est dire l’indispensable collaboration entre chirurgiens dédiés au traitement de la brûlure et anesthésistes réanimateurs.
Définition
- La brûlure est une destruction du revêtement cutané, voire des tissus sous-jacents, consécutive à l’action de différents agents :
- thermiques,
- électriques,
- chimiques,
- radiations.
- Cette destruction du revêtement cutané rend compte des deux aspects, local et général, de la maladie « brûlure ».
- La brûlure est d’abord une maladie locale dont la gravité est estimée en termes de surface, de profondeur mais également de localisation.
- On distingue ainsi
- les brûlures aux conséquences vitales comme les brûlures pulmonaires,
- les brûlures aux conséquences fonctionnelles au niveau des mains et des plis de flexion
- et les brûlures aux conséquences esthétiques notamment au niveau de la face.
Rappels anatomophysiologiques
Histologie
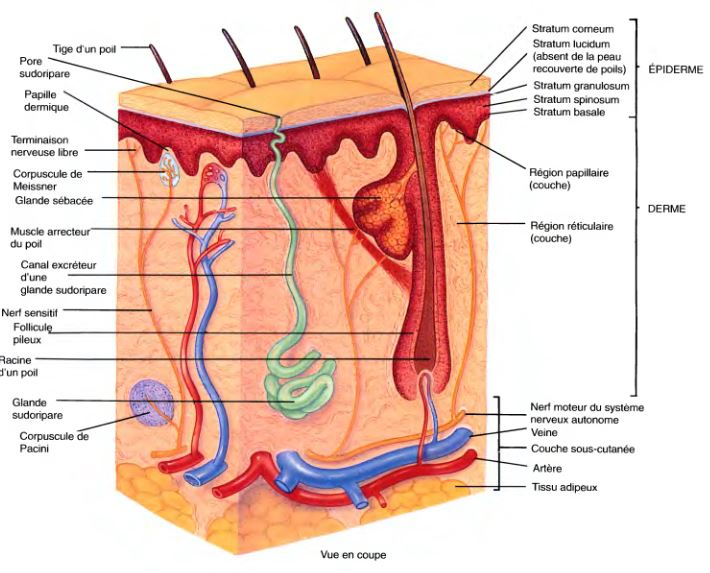
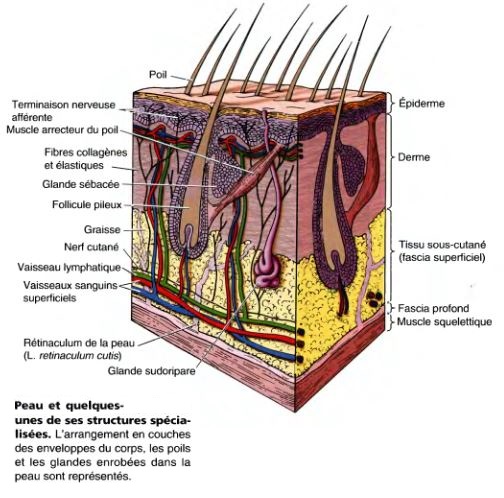
- La peau est un organe à part entière (plus de 2 m2 chez l’adulte) constitué de plusieurs couches bien différenciées de la superficie vers la profondeur :
- l’épiderme,
- le derme
- et l’hypoderme.
- L’épiderme est un tissu à renouvellement constant formé de kératinocytes générés par la membrane basale ou jonction dermo-épidermique.
- Ils migrent vers la surface et se transforment en couche cornée protectrice.
- L’épaisseur de l’épiderme est très variable en fonction de sa localisation.
- Il est le plus fin au niveau des paupières, de la face interne des bras et des cuisses et le plus épais au niveau du dos, de la face palmaire des mains et de la plante des pieds.
- Enfin, l’épiderme s’affine à partir d’un certain âge pour devenir pellucide en fin de vie.
- Le derme ou tissu conjonctif constitué d’élastine et de fibroblastes contient le réseau capillaire nourricier, les glandes sudoripares et la plupart des terminaisons nerveuses.
- C’est le derme qui confère à la peau ses qualités mécaniques de souplesse et d’élasticité.
- L’hypoderme est la partie profonde de la peau, riche en tissu adipeux protecteur et isolant.
- Quasiment inexistant dans certaines régions comme les mains, les pieds, les crêtes tibiales, il est très épais au niveau de l’abdomen ou des fesses.
Physiologie
4 fonctions essentielles :
- Protection mécanique vis-à-vis du milieu ambiant
- Maintien de l’homéothermie
- Participation à la régulation métabolique
- Rôle dans l’immunité essentiellement cellulaire (cellules de Langerhans).
Caractéristiques physiopathologiques de la brûlure
Maladie locale
Étendue de la brûlure
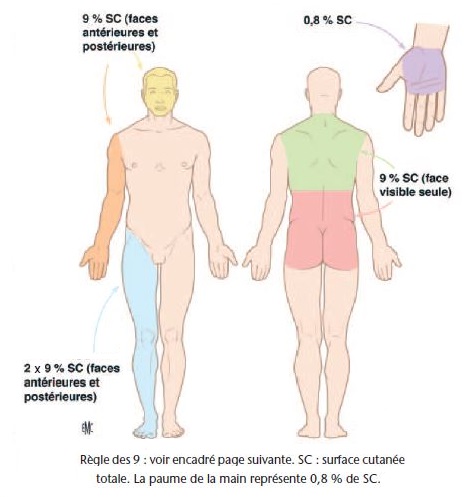
L’étendue de la brûlure est appréciée en pourcentage de la surface corporelle. La règle des 9 de Wallace est la méthode la plus connue, mais elle manque de précision .
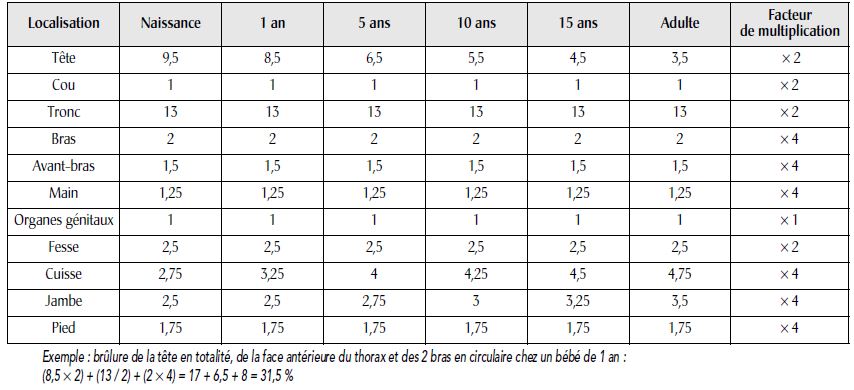
La table de Lund et Browder, plus détaillée, a l’avantage de tenir compte de l’âge.
Pour l’estimation des petites brûlures ou des brûlures disséminées, on utilise la surface de la paume de la main du patient qui représente 1 % de sa surface corporelle.
La table de Lund et Browder, plus détaillée, a l’avantage de tenir compte de l’âge .
Pour l’estimation des petites brûlures ou des brûlures disséminées, on utilise la surface de la paume de la main du patient qui représente 1 % de sa surface corporelle.
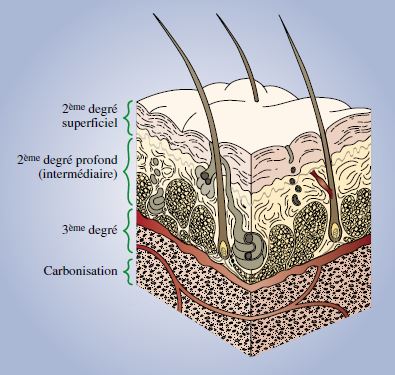
Profondeur de la brûlure
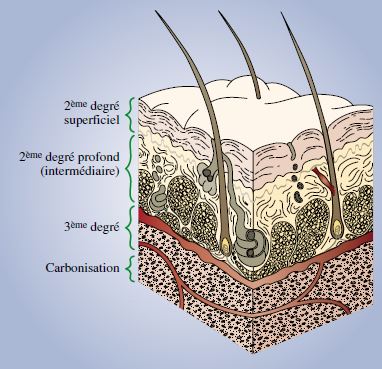
1er Degré :
Érythème (coup de soleil) avec atteinte partielle de l’épiderme
2e Degré Superficiel :
Phlyctènes volumineuses, peau sous-jacente rouge et chaude, très douloureuse, hémorragique à la scarification, avec guérison spontanée en 15 jours.
C’est une destruction de l’épiderme, mais la membrane basale est quasiment intacte ;
2e Degré Profond ou 2e Degré Intermédiaire :
Peau d’aspect rouge vineux, douloureuse, peu hémorragique à la scarification ; le poil résiste à la traction et la guérison est possible en 3 semaines.
La membrane basale est partiellement détruite.
Les Anglo-Saxons différencient un 2e degré intermédiaire superficiel et un 2e degré intermédiaire profond.
3e Degré :
Peau blanche, cartonnée, non douloureuse, non hémorragique
à la scarification ; le poil ne résiste pas à la traction et la guérison est impossible.
La membrane basale est totalement détruite ;
Carbonisation :
Aspect brunâtre, les poils ont disparu, les vaisseaux superficiels sont thrombosés.
Il s’agit de brûlures profondes avec destructions aponévrotiques, ligamentaires, musculaires, voire osseuses.
Caractéristiques physiopathologiques de la brûlure
Maladie générale
Libération de médiateurs
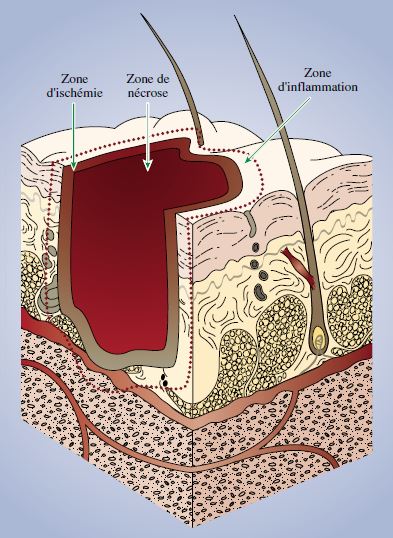
3 zones décrites par Jackson et Lawrence
- Zone centrale de nécrose et de coagulation : destruction cutanée.
- Zone d’ischémie qui entoure la 1ere zone, avec souffrance cellulaire et un potentiel évolutif variable avec possibilité d’aggravation ou de récupération.
- Zone inflammatoire hyperhémique en périphérie. LIBÉRATION DE MÉDIATEURS
- Histamine, à partir des mastocytes et des polynucléaires éosinophiles ;
- Radicaux libres, par les macrophages et les polynucléaires neutrophiles ;
- Sérotonine, par activation des plaquettes ;
- Cytokines, par les cellules endothéliales, les kératinocytes et les macrophages.
Ces médiateurs provoquent une réponse inflammatoire systémique.
On observe de plus une dépression myocardique systolique et diastolique à la période initiale, avec diminution de la réponse aux catécholamines, diminution du débit coronaire et du débit cardiaque, indépendamment des conditions de charge.
Translocation liquidienne
- Les médiateurs libérés par les lésions cellulaires ont pour cible privilégiée l’endothélium capillaire avec vasoplégie et augmentation de la perméabilité.
- Ceci a pour conséquence une plasmorragie intense.
=> TRANSLOCATION LIQUIDIENNE
- la libération de médiateurs à partir de la brûlure induit chronologiquement 2 phases,
- Phases hydroélectrolytique (ou Phase Initial)
- Phases métabolique.
Phase hydroélectrolytique
Couvre les 48 premières heures, est caractérisée par deux phénomènes
- Une fuite vasculaire d’eau, de sodium et de protides,
- Une augmentation de la perméabilité cellulaire au sodium.
Ceci aura trois conséquences :
- Une hypovolémie.
- Un œdème qui va entraîner un phénomène de compression vasculonerveuse et gêner la vascularisation des tissus adjacents à la brûlure. Au bout de 36 à 48 heures, cet œdème, qui est une perte temporaire, sera restitué dans le lit vasculaire ; il apparaîtra alors une polyurie .
- Un exsudat constitué d’eau et de protéines, qui est une perte définitive.
Phase métabolique,
- Dure jusqu’à la cicatrisation, est due à la réaction neuroendocrinienne à l’agression avec réaction inflammatoire intense et augmentation considérable des besoins métaboliques.
- La brûlure représente l’état d’hypercatabolisme le plus important de toutes les pathologies existantes.
Œdème
- Visible quelques heures après l’agression thermique (6 à 8 heures) et les troubles qui induisent sa formation persistent plus de 72 heures près des zones lésées.
- Si la brûlure est superficielle, l’installation de l’œdème est plus rapide (1 à 2 heures) .
- La perméabilité capillaire tend à se normaliser après 3 jours et la résorption de l’œdème débute, lentement et en fonction de la situation générale.
- Les séquestrations liquidiennes dans les séreuses peuvent persister plusieurs semaines.
- La restauration du réseau lymphatique demande au moins 2 semaines.
- Il existe également un œdème constitué dans les zones non brûlées, dès que la surface brûlée excède 20-25 % de la surface cutanée totale.
- Une augmentation transitoire de la perméabilité capillaire (1 à 2 heures après l’accident), rapidement résolutive, est bien documentée mais n’explique pas à elle seule cet œdème, qui dure 24 à 36 heures.
Réaction inflammatoire
- Les tissus lésés non détruits sont le siège d’une activation macrophagique, avec relargage de médiateurs qui induisent une inflammation locale et, pour les brûlures plus étendues, une réaction générale.
- Ce phénomène est précoce, impliqué dans le choc initial, durable et responsable de l’hypercatabolisme ultérieur et qui aura pour conséquence une hypovolémie, qui évoluera vers un état de choc en l’absence de traitement adapté.
Hémodynamique initiale
- La phase initiale d’une brûlure grave est marquée par un état de choc, qui comprend une composante hypovolémique peut être accompagné d’une dépression myocardique.
1ére Heures:
- Vasoconstriction systémique et pulmonaire,
- Une diminution du débit cardiaque et du transport en oxygène,
- Une hypovolémie.
- 24 à 48 heures : état hyperkinétique
- Hypotension,
- Augmentation du débit cardiaque et
- Résistances vasculaires systémiques basses.
- L’hypovolémie est toujours observée,
|
Premières 24 heures |
2e et 3e jours |
Après le 3e jour |
|
|---|---|---|---|
| Volémie |
Très basse |
Basse | Normale |
|
Profil hémodynamique |
↑ RVS ↑ RVP ↓ Qc |
Profil hyperkinétique ↓ RVS ↑ Qc |
Profil hyperkinétique ou normalisation |
| Inotropisme | Normal | Altéré |
Altéré ou normalisé |
|
RVS : résistances vasculaires systémiques. RVP : résistances vasculaires pulmonaires. Qc : débit cardiaque. |
|||
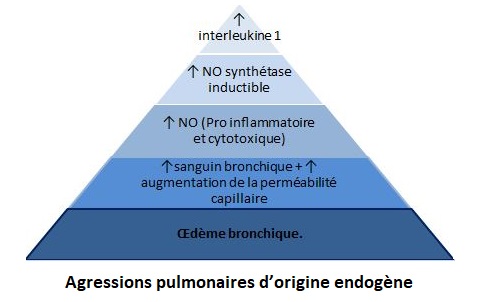
Lésions d’inhalation et atteinte pulmonaire précoce
- Les lésions liées à l’inhalation d’air chaud ou de fumée ont un poids pronostique considérable, leur présence alourdissant la mortalité de 2 à 29 %.
- La physiopathologie de l’atteinte pulmonaire après brûlure est complexe et associe
- des mécanismes propres à l’inhalation de fumée d’incendie
- à des désordres humoraux systémiques et à l’infection,
- pour aboutir à une agression pulmonaire aiguë (acute lung injury [ALI])
- ou à un syndrome de détresse respiratoire aigu (SDRA) en quelques jours.
Agressions pulmonaires directes
LESIONS
- AIR = 300° C
- VAPEUR D’EAU = 100°
MECANISMES LESIONELS
- 1er MECANISMES = obstruction aiguë des VA , par œdème de l’épiglotte ou du larynx.
- 2eme MECANISMES = inhalation de toxiques volatils (monoxyde de carbone ou cyanures, produits irritants).
- Les particules solides (suies) participent à l’obstruction des petites bronches.
œdème lésionnel ± hémodynamique avec hypertension artérielle pulmonaire
Brûlure et infection
Perte du revêtement cutané (barrière naturelle) + dépression immunitaire importante et durable
=> infection de la brûlure + infections à distance (pulmonaires +++).
Immunité et brûlure
- Les médiateurs de l’inflammation libérés par les tissus brûlés sont à l’origine de l’immunodépression.
- L’immunodépression est présente dans les quelques heures qui suivent le traumatisme et peut durer jusqu’à 45 jours.
- Un autre facteur d’immunodépression est la transfusion sanguine, dont les besoins sont considérables chez le brûlé grave
Infection de la zone brûlée
Pseudomonas aeruginosa
| Fonctions |
Phase hydro-électrolytique |
Phase métabolique |
|---|---|---|
|
Hémodynamiques et cardiovasculaires |
Hypovolémie :
|
Profil hémodynamique hyper-kinétique :
|
| Pulmonaires |
Lésions indirectes :
Lésions directes :
|
Complications infectieuses communautaires nosocomiales :
Complications iatrogènes
|
| Rénales |
|
|
|
Hépatique digestive |
|
|
| Hématologiques |
|
|
| Métaboliques |
↑sécrétion hormones catabolisantes :
↓relative des hormones anabolisantes :
|
|
Anesthésie du Brulé
- Anesthésie pour 1er bilan lésionnel à l’admission
- Anesthésie pour chirurgie d’excision-greffe,
- Anesthésie parfois quotidienne pour les pansements successifs.
Physiopathologie impact
- L’anesthésies,
- Accès voies aériennes,
- Pharmacologie des produits,
- Accès vasculaires,
Pharmacologie
Si brûlure dépasse 15 % de SC = impact sur la pharmaco
Modification de:
- L’absorption,
- La biodisponibilité,
- La liaison aux protéines,
- Clairance des produits sont modifiées
On observe une diminution de la durée d’action des produits et une modification de leur hystérésis d’effet (transfert du compartiment plasmatique au site d’action).
Ce délai d’action est augmenté pour les myorelaxants, et raccourci pour les hypnotiques.
Cependant grandes variations interindividuelles
Curares
Curares dépolarisants :
- Pour cause de prolifération des récepteurs à l’acétylcholine dans les zones de dénervation, liée également à la réaction inflammatoire, et à une surexpression de récepteurs immature, et la libération de K+. L’utilisation de succinylcholine est contre-indiquée dès qu’il existe une brûlure couvrant plus de 8 % SC, jusqu’à 18 mois après la brûlure.
Curares non dépolarisants :
- Efficacité réduite par apparition d’une résistance et d’une diminution de leur durée d’action.
- Intubation: forte dose de rocuronium (1,2 mg/kg) ou de mivacurium.
Halogénés
- Pas de spécificité du brûlé vis-à-vis des agents anesthésiques volatils halogénés qui sont tous utilisables.
- Sévoflurane +++
Hypnotiques
- Tous les agents intraveineux sont utilisables, en considérant la situation hémodynamique.
- La kétamine était traditionnellement l’agent de choix, pour la stabilité hémodynamique et ses effets antalgiques.
- En pratique, l’analgésie est rarement suffisante, et les effets psychodysleptiques doivent être prévenus.
- L’étomidate est une alternative satisfaisante dans un contexte d’hypovolémie.
- Le propofol et le thiopental sont parfaitement utilisables chez le patient stabilisé.
La kétamine: agent polyvalent, effets analgésiques particuliers avec action sur Récepteurs NMDA, principale contrainte : réveil et ↑ tonus musculaire.
L’étomidate: stabilité hémodynamique (âgée ++), principale contrainte douleur à l’injection , fasciculations.
Le thiopental: administration itérative => apparition d’un phénomène de tolérance. déconseillé chez le brûlé hypovolémique ou insuffisant cardiaque
Le propofol: qualité et la rapidité du réveil++, bien adapté à l’administration continue pour l’anesthésie ou la sédation (pas d’effet cumulatif).
Benzodiazépines
- Propriétés sédatives, amnésiantes, anti-convulsivantes et diminuent le tonus musculaire.
- On utilise surtout trois molécules :
- le Diazépam et le Flunitrazépam, ( liposolubilité) ;
- et le Midazolam, (hydrosoluble) +++: élimination rapide du midazolam => co-inducteur d’une anesthésie intraveineuse, benzanalgésie ou sédation pour actes courts.
Propriétés sédatives, amnésiantes, anti-convulsivantes et diminuent le tonus musculaire.
Le midazolam benzodiazépine de choix du fait de son élimination est rapide et qu’il n’y a pas d’accumulation.
Ses indications sont larges :
- benzanalgésie pour actes courts ;
- co-induction pour une anesthésie générale ;
- sédation continue en réanimation.
Analgésiques
- La brûlure génère un fond douloureux permanent, d’intensité modérée, sur lequel se surajoutent des accès hyperalgiques à la mobilisation, aux pansements et au cours de la balnéothérapie.
- Ces accès hyperalgiques nécessitent une analgésie médicamenteuse puissante.
- L’utilisation de doses inhabituellement élevées de morphiniques puissants s’impose dans la plupart des cas.
- La pharmacocinétique de la morphine ne semble pas modifiée chez le brûlé, les résultats sur des modifications pharmacodynamiques apparaissent discordants. Titrer les doses s’impose donc en pratique.
- L’analgésie chez le brûlé est dominée par l’utilisation des morphiniques agonistes :
- on observe une tolérance et une augmentation des besoins ;
- la morphine, moins puissante mais plus sédative, conserve une place de choix dans le traitement de la douleur de fond ;
- les morphiniques récents, plus puissants et de courte durée d’action, sont utilisés pour le traitement des actes ponctuels hyperalgiques ;
- le sufentanil, bien toléré sur le plan hémodynamique et sans risque d’accumulation, est idéal pour l’analgésie en perfusion continue.
- Les analgésiques non morphiniques sont indiqués :
- pour les douleurs peu intenses ;
- en association,
Enfant
La projection de liquides bouillants (eau, thé, huile, préparations culinaires...) est de très loin la première cause de brûlure chez l’enfant, représentant plus de 70 % des accidents.
- Le 1er degré correspond à un érythème simple et ne doit pas être pris en compte dans l’estimation de la surface brûlée.
- Le 2e degré est divisé en 2e degré superficiel et 2e degré profond selon la sévérité de l’atteinte de la membrane basale.
- Le 3e degré correspond à la destruction en profondeur du derme.
- L’extrémité céphalique (tête et cou) représente 19%de la surface cutanée chez le nourrisson, contre seulement 10 % chez l’adulte.
- Le 1er degré ne doit pas être pris en compte dans l’estimation de la surface brûlée.
Conduite Anesthésique
- La chirurgie de recouvrement cutané à la phase aiguë de la brûlure est une chirurgie très hémorragique.
- La chirurgie de recouvrement cutané expose l’enfant au risque d’hypothermie, en raison de l’étendue du champ opératoire, et aux complications du décubitus ventral et des changements de position.
Apports pour compensation
- Règle des 4-2-1 : guide pour l’estimation des besoins d’entretien pendant la chirurgie (volume horaire de perfusion) :
- poids < 10 kg : 4 ml kg–1 ;
- poids entre 10 et 20 kg : 40 ml + 2 ml kg–1 pour chaque kg au-dessus de 10 kg ;
- poids > 20 kg : 60 ml + 1 ml kg–1 pour chaque kg au dessus de 20 kg.
Date de dernière mise à jour : 16/04/2019
Ajouter un commentaire